
Restless Legs Syndrom (RLS):
Ursachen, Symptome und Selbsthilfe
Das Restless Legs Syndrom (RLS, engl. "willis-ekbom-disease") zählt zu den häufigen neurologischen Ursachen für nächtliche Unruhe, einen ausgeprägten Bewegungsdrang in den Beinen und gestörten Schlaf. Viele Betroffene erleben vor allem abends und nachts ein Kribbeln, Ziehen oder Spannungsgefühl, das sich durch Bewegung kurzfristig bessert, aber die Erholung deutlich beeinträchtigen kann.
Dieser Ratgeber erklärt verständlich, welche typischen Symptome beim Restless Legs Syndrom auftreten, welche Ursachen infrage kommen und wie sich RLS von ähnlichen Beschwerden abgrenzen lässt. Darüber hinaus werden alltagstaugliche Möglichkeiten der Selbsthilfe vorgestellt, die dabei helfen können, die Beschwerden besser einzuordnen und gezielt zu beeinflussen.
Wenn Sie sich weitergehend mit dem Thema befassen möchten, finden Sie hier eine kostenlose Patientenbroschüre zum Thema "Ernährung bei Restless Legs".Ergänzend kann optional ein strukturierter Selbsthilfekurs zur Unterstützung im Alltag genutzt werden. Er stellt eine unabhängige medizinische Informationsquelle dar. Dieses Angebot ist optional und nicht Bestandteil der medizinischen Inhalte.
Inhalt
Hinweis: ▶️ - Kapitel enthält zusätzlich einen kurzen Podcast zum Thema
Symptome und Ursachen des Restless Legs Syndroms ▶️
Krankheiten mit ähnlichen Symptomen wie RLS ▶️
Ernährung bei Restless Legs Syndrom ▶️
Begleitbeschwerden beim Restless Legs Syndrom ▶️
Was Sie bei RLS nicht tun sollten ▶️
FAQ: Häufige Fragen zum Restless Legs Syndrom
Glossar: Wichtige Begriffe zum Restless Legs Syndrom
Weiterführende Angebote (optional): Selbsthilfekurse
Das Restless Legs Syndrom (RLS), häufig auch als „unruhige Beine“ bezeichnet, ist eine neurologische Erkrankung, die durch einen unangenehmen Bewegungsdrang in den Beinen gekennzeichnet ist, der vor allem in Ruhe und abends auftritt und sich durch Bewegung kurzfristig bessert.
▶️ Podcast (25 min): Ratgeber RLS

Redaktion: Martin Scholz, medizinischer Fachjournalist. Fachliche Durchsicht: Prof. Dr. Diesner, Neurobiologe. Letzte redaktionelle Aktualisierung: 20.03.2026.
Hinweis: Diese Informationen dienen der allgemeinen Patientenaufklärung und ersetzen weder Diagnostik noch eine individuelle ärztliche Therapieentscheidung.
Alle Inhalte basieren auf aktuellen Leitlinien (DGN), wissenschaftlicher Literatur und fachlicher Prüfung durch einen Neurobiologen.
Symptome und Ursachen des Restless Legs Syndroms
1. Was sind typische Restless Legs Symptome und Anzeichen?
Das Restless Legs Syndrom (RLS) ist eine neurologische Erkrankung, die sich vor allem durch einen ausgeprägten Bewegungsdrang in den Beinen äußert. Typisch sind kribbelnde, ziehende oder spannungsartige, oft schwer zu beschreibende Missempfindungen, die besonders in Ruhe auftreten (DGN, 2022; Allen et al., 2014). Viele Betroffene erleben, dass sich die RLS-Symptome abends oder nachts deutlich verstärken – genau dann, wenn der Körper zur Ruhe kommen soll (DGN, 2022). Bewegung kann meist kurzfristig Erleichterung bringen, doch nach dem Hinlegen beginnt der Kreislauf häufig erneut. (Allen et al., 2014)
Typische Symptome des Restless Legs Syndroms:
Kribbeln oder Ziehen in den Beinen
Bewegungsdrang in Ruhe
Verschlechterung am Abend oder in der Nacht
Besserung durch Bewegung
2. Ursachen verstehen: Warum entstehen unruhige Beine in der Nacht?
Wer nach den Ursachen des Restless Legs Syndroms sucht, stößt auf komplexe Zusammenhänge. Nach heutigem Kenntnisstand wird RLS mit Veränderungen dopaminerger Signalwege, Störungen des Eisenstoffwechsels und genetischen Faktoren in Verbindung gebracht (Trenkwalder et al., 2016; Paulus & Trenkwalder, 2006; Allen et al., 2014). Die genauen zugrunde liegenden Mechanismen sind bislang nicht vollständig geklärt (Trenkwalder et al., 2016).
Die Beschwerden sind medizinisch anerkannt und nicht Ausdruck von Nervosität oder Einbildung (DGN, 2022; DRLV, o. J.). Besonders wichtig ist die Unterscheidung zwischen primärem und sekundärem RLS (DGN, 2022).
Beim sekundären RLS, etwa bei Eisenmangel, Schwangerschaft oder als Folge bestimmter Medikamente, können sich die Beschwerden bessern und in einigen Fällen auch vollständig zurückgehen, wenn der Auslöser behandelt wird (DGN, 2022; DRLV, o. J.).
Beim primären RLS steht in der Regel die langfristige Kontrolle der Symptome im Vordergrund, einschließlich Diagnostik auslösender oder verstärkender Faktoren und einer individuell angepassten Behandlung (DGN, 2022; Trenkwalder et al., 2016).
3. Ist das Restless Legs Syndrom heilbar oder nur behandelbar?
Die Frage, ob das Restless Legs Syndrom heilbar ist, lässt sich nicht pauschal beantworten. In manchen Fällen ist eine vollständige Beschwerdefreiheit möglich, in anderen geht es realistisch um eine wirksame Symptomkontrolle und eine Verbesserung der Lebensqualität (DGN, 2022). Moderne Leitlinien betonen die Bedeutung einer sorgfältigen Diagnostik, insbesondere der Überprüfung des Eisenstatus, sowie eine individuell angepasste Therapie (DGN, 2022). Viele Betroffene berichten von positiven Erfahrungen mit einer Kombination aus medizinischer Begleitung, Anpassung von Lebensgewohnheiten und einem besseren Verständnis für die eigenen körperlichen Rhythmen (Deutsche Hirnstiftung, o. J.).
4. Hilfe bei RLS: Die neurologischen Hintergründe der abendlichen Unruhe
Wichtig ist dabei eine entlastende Perspektive: RLS ist eine neurologische Störung mit erklärbaren biologischen Grundlagen (DGN, 2022; Paulus & Trenkwalder, 2006). Die abendliche Unruhe bedeutet nicht, dass man „nicht abschalten kann“ oder etwas falsch macht. Wer versteht, warum die Symptome entstehen und welche Faktoren sie beeinflussen, kann wieder mehr Handlungsspielraum gewinnen (Deutsche Hirnstiftung, o. J.). Genau dieses Wissen bildet die Grundlage für einen konstruktiven Umgang mit dem Restless Legs Syndrom und kann dabei helfen, mehr Stabilität im Alltag und in der Nacht zu erreichen (DRLV, o. J.).
Wenn Unsicherheit besteht, ob es sich tatsächlich um RLS handelt, kann ein Blick auf Erkrankungen mit ähnlichen Symptomen hilfreich sein.
5. Was tun bei Verdacht auf RLS? (4-Schritte-Plan)
Wenn Sie den Verdacht auf RLS haben, gehen Sie in folgenden Schritten vor:
Prüfen, ob alle diagnostischen Kernkriterien erfüllt sind.
Ärztlich den Eisenstatus einschließlich Ferritin und je nach Situation weiterer Parameter ärztlich bestimmen lassen (DGN, 2022; Trenkwalder et al., 2016).
Differenzialdiagnosen und auslösende Medikamente prüfen (DGN, 2022).
Bei unklaren Fällen neurologische oder schlafmedizinische Abklärung veranlassen (DGN, 2022; Deutsche Hirnstiftung, o. J.).
Zentrale Merkmale und Ursachen
Ein zentrales Merkmal für das Restless Legs Syndrom ist ein Bewegungsdrang, der vor allem in Ruhe und abends auftritt und sich durch Aktivität vorübergehend bessert. Für die Einordnung der Erkrankung sind insbesondere Veränderungen im Dopamin- und Eisenstoffwechsel sowie genetische Einflüsse relevant. Klinisch entscheidend ist die Differenzierung zwischen primären und sekundären Formen, da sich daraus unterschiedliche diagnostische und therapeutische Ansätze ergeben.
Zusätzliche Informationen:
Praxis-Tipp:Einige Betroffene nutzen ergänzend strukturierte Selbsthilfeansätze, um den Umgang mit abendlicher Unruhe und Bewegungsdrang gezielt zu unterstützen.Weiterführende Informationen sowie optionale Angebote finden Sie im Abschnitt zu Selbsthilfekursen.

Krankheiten mit ähnlichen Symptomen wie RLS
Nicht jede Form von unruhigen Beinen entspricht einem Restless Legs Syndrom. Mehrere Erkrankungen können ähnliche Symptome verursachen.
1. Verwechslungsgefahr: Welche Krankheiten haben ähnliche Symptome wie RLS?
Viele Betroffene fragen sich, ob es Erkrankungen mit ähnlichen Symptomen wie RLS gibt. Tatsächlich können mehrere Erkrankungen Beschwerden verursachen, die dem Restless Legs Syndrom (RLS) ähneln (Allen et al., 2014; DGN, 2022). Eine sorgfältige ärztliche Abklärung ist deshalb entscheidend, um Fehldiagnosen möglichst zu vermeiden (DGN, 2022; Deutsche Hirnstiftung).
2. Diagnostische Kernkriterien und Ausschluss von Mimics: Wie lässt sich RLS abgrenzen?
Typische Hinweise auf ein Restless Legs Syndrom sind ein Bewegungsdrang mit meist unangenehmen Empfindungen, das Auftreten oder die Verschlechterung in Ruhe, die Besserung durch Bewegung und eine abendliche oder nächtliche Zunahme (Allen et al., 2014; DGN, 2022). Zusätzlich müssen andere Ursachen mit ähnlicher Symptomatik sorgfältig ausgeschlossen werden (DGN, 2022).
3. RLS oder Polyneuropathie: Wo liegen die Unterschiede bei Kribbeln und Taubheit?
RLS wird häufig mit einer Polyneuropathie verwechselt. Dabei stehen jedoch meist dauerhafte Missempfindungen wie Brennen, Taubheit oder Kribbeln im Vordergrund, oft unabhängig von Tageszeit oder Ruhephasen (DGN, 2022). Die Beschwerden bessern sich nicht zuverlässig durch Bewegung (Allen et al., 2014).
4. Wadenkrämpfe vs. Bewegungsdrang: Warum Schmerzen nicht mit RLS gleichzusetzen sind
Auch nächtliche Wadenkrämpfe können RLS ähneln. Hier handelt es sich jedoch um plötzlich auftretende, schmerzhafte Muskelverkrampfungen mit tastbarer Verhärtung (DGN, 2022). Beim RLS dominiert nicht der Schmerz, sondern der innere Bewegungsdrang (Allen et al., 2014).
5. Akathisie und Venenprobleme: Weitere Ursachen für unruhige Beine ausschließen
Eine weitere mögliche Differenzialdiagnose ist die Akathisie, eine medikamentenbedingte motorische Unruhe, häufig im Zusammenhang mit Neuroleptika oder bestimmten Antidepressiva (DGN, 2022). Im Unterschied zum RLS betrifft die Unruhe meist den ganzen Körper und ist nicht typischerweise auf den Abend beschränkt (Allen et al., 2014).
Ebenfalls zu unterscheiden sind venöse Durchblutungsstörungen oder ein ausgeprägtes Schweregefühl bei Krampfadern (Deutsche Hirnstiftung, o. J.). Diese Beschwerden bessern sich häufig eher durch Hochlagern als durch aktives Gehen (DGN, 2022).
6. Fachärztliche Diagnose: Warum Selbstdiagnosen bei RLS riskant sein können
Die Frage „Welche Krankheiten haben ähnliche Symptome wie RLS?“ lässt sich nicht pauschal beantworten. Wichtige Hinweise liefern Zeitpunkt, Auslöser, Bewegungsabhängigkeit und Begleitsymptome (DGN, 2022).
Wenn typische Merkmale des Restless Legs Syndroms vorliegen, ist eine genauere Betrachtung der Symptome und Ursachen sinnvoll (DGN, 2022; DRLV, o. J.).
Eine Übersicht dazu finden Sie in den entsprechenden Abschnitten zu Symptomen und Ursachen.
Wer regelmäßig entsprechende Beschwerden bemerkt, sollte diese medizinisch abklären lassen. Besonders wichtig ist die Unterscheidung zu Polyneuropathien, Akathisie, Krämpfen, venösen Beschwerden und anderen lokalen oder systemischen Ursachen.
Diagnostische Einordnung
Für die diagnostische Einordnung ist entscheidend, dass nicht jede Form von Beinunruhe einem Restless Legs Syndrom zugeordnet werden kann. Differenzierend wirken insbesondere der zeitliche Verlauf der Beschwerden, die Abhängigkeit von Ruhe und Bewegung sowie das Vorliegen begleitender Symptome. Eine strukturierte Abklärung kann dabei helfen, RLS von Polyneuropathien, muskulären Krämpfen oder medikamentös bedingter Unruhe abzugrenzen.
Zusätzliche Informationen:
Zusätzliche Informationen:
Praxis-Tipp: Achten Sie darauf, ob sich die Beschwerden durch Bewegung zuverlässig bessern und vor allem in Ruhephasen auftreten. Ist dies nicht der Fall oder bestehen die Missempfindungen auch tagsüber unabhängig von Aktivität, sollte eine andere Ursache als ein Restless Legs Syndrom in Betracht gezogen und ärztlich abgeklärt werden.

Ist RLS heilbar?
1. Heilungschancen bei RLS: Besteht Hoffnung auf vollständige Genesung?
„Ist RLS heilbar?“ – diese Frage stellen sich viele Menschen, die abends oder nachts unter starkem Bewegungsdrang, Kribbeln oder innerer Unruhe leiden (DGN, 2022; Deutsche Hirnstiftung, o. J.). Wenn Schlaf immer wieder unterbrochen wird und Erschöpfung zum Alltag gehört, entsteht verständlicherweise der Wunsch nach einer langfristigen Lösung (Deutsche Hirnstiftung, o. J.).
Die Antwort hängt davon ab, ob eine sekundäre, potenziell reversible Ursache vorliegt oder ein primäres RLS mit chronischem Verlauf.
Beim sogenannten sekundären Restless Legs Syndrom gibt es eine klar erkennbare Ursache, zum Beispiel einen Eisenmangel oder die Wirkung bestimmter Medikamente (DGN, 2022; DRLV, o. J.). Wird dieser Auslöser konsequent behandelt, können die Symptome nachlassen und in einzelnen Fällen auch vollständig verschwinden (DGN, 2022). In solchen Fällen besteht die Möglichkeit einer vollständigen Beschwerdefreiheit.
2. Primäres RLS: Keine Heilung, aber Möglichkeiten zur Kontrolle der Symptome
Beim häufigeren primären RLS ist die Situation anders. Hier liegt in der Regel keine einzelne, klar behandelbare Ursache vor (DGN, 2022). Nach heutigem Stand gilt diese Form nicht als heilbar (Trenkwalder et al., 2016). Doch das bedeutet nicht, dass man dem RLS hilflos ausgeliefert ist. Viele Betroffene berichten, dass sie mit einer sorgfältigen Diagnostik, der Überprüfung des Eisenstatus und einer individuell angepassten Therapie eine stabile Kontrolle ihrer Beschwerden erreichen können (DGN, 2022; Trenkwalder et al., 2016). Schlaf kann wieder besser möglich werden, und die Lebensqualität kann sich verbessern (Deutsche Hirnstiftung, o. J.).
Hinweis: Medikamentöse Therapieoptionen richten sich nach Schweregrad, Begleiterkrankungen und Vorbehandlungen. Leitlinien betonen die Prüfung des Eisenstatus und eine individuell abgewogene Auswahl medikamentöser Verfahren. Bei dopaminergen Therapien müssen Langzeitrisiken wie Augmentation ausdrücklich berücksichtigt werden.
3. Individuelle Therapie: Wie Sie trotz RLS Ihre Lebensqualität zurückgewinnen
Die Frage „Ist RLS heilbar?“ lässt sich nicht pauschal mit Ja oder Nein beantworten. In manchen Fällen ist eine vollständige Beschwerdefreiheit möglich (DGN, 2022). In anderen Fällen geht es um eine langfristige Symptomkontrolle, mit dem Ziel, Beschwerden, Schlafstörungen und Alltagsbeeinträchtigungen möglichst gering zu halten (Deutsche Hirnstiftung, o. J.; Trenkwalder et al., 2016).
4. Der erste Schritt: Warum eine ärztliche Diagnose über den Therapieerfolg entscheidet
Ein wichtiger Schritt ist eine fundierte ärztliche Abklärung. Erst wenn klar ist, welche Form vorliegt, lässt sich besser einschätzen, welche Heilungschancen bestehen – und welche Strategien sinnvoll sind.
Auch wenn eine vollständige Heilung nicht immer möglich ist,
so gibt es durchaus verschiedene Ansätze, um die Beschwerden besser zu verstehen und im Alltag damit umzugehen.
Mehr dazu finden Sie im Abschnitt "RLS ohne Medikamente behandeln".
Zentrale Erkenntnisse zur Heilbarkeit
Die therapeutische Perspektive beim Restless Legs Syndrom hängt vor allem von der zugrunde liegenden Form ab. Während sekundäre Ursachen in vielen Fällen reversibel sind, erfordert das primäre RLS ein langfristiges Management. Im Zentrum steht daher weniger die vollständige Heilung als vielmehr die Kontrolle der Symptome durch differenzierte Diagnostik und individuell angepasste Behandlungsstrategien.
Praxis-Tipp: Lassen Sie Ihren Eisenstatus frühzeitig (insbesondere den Ferritinwert) ärztlich überprüfen. Liegt ein behandelbarer Auslöser wie Eisenmangel vor, können sich die Beschwerden bessern und in einzelnen Fällen auch vollständig zurückbilden.
Wenn keine klare Ursache gefunden wird, kann es sinnvoll sein, den Fokus auf eine stabile Symptomkontrolle und individuell angepasste Behandlungsstrategien zu legen.

RLS-Medikamente

1. Überblick über RLS-Medikamente
Eine medikamentöse Behandlung des Restless-Legs-Syndroms (RLS) kommt in Betracht, wenn nicht-medikamentöse Maßnahmen wie Bewegung, Schlafhygiene oder Eisenkorrektur allein nicht ausreichen. Die Auswahl des Präparats richtet sich nach der Schwere der Symptome, Begleiterkrankungen und individuellen Verträglichkeit.
2. Dopaminagonisten
Dopaminagonisten wie Pramipexol, Ropinirol und Rotigotin (z. B. als Pflaster) zählen zu den häufig eingesetzten Medikamenten. Sie wirken im Gehirn an den Dopaminrezeptoren und beeinflussen Prozesse im Nervensystem, die bei RLS eine Rolle spielen. Viele Betroffene berichten über eine Linderung der Beschwerden und eine Verbesserung des Schlafs. Das Rotigotin-Pflaster gibt den Wirkstoff gleichmäßig über 24 Stunden ab und kann in bestimmten Situationen hilfreich sein, wenn die Beschwerden auch tagsüber auftreten oder Tabletten schlecht vertragen werden.
Bei längerer Anwendung können jedoch Probleme auftreten. Ein wichtiger Aspekt ist die sogenannte Augmentation: Dabei werden die Symptome stärker, beginnen früher am Tag oder breiten sich aus. Außerdem können Nebenwirkungen wie Übelkeit, Schwindel oder Gewichtszunahme auftreten. Deshalb ist eine regelmäßige ärztliche Kontrolle sinnvoll.
Dopaminagonisten sind wirksam, werden heute aber häufig zurückhaltender eingesetzt als früher. Je nach Situation kommen auch andere Behandlungen (z. B. bestimmte Nervenmedikamente oder Eisenpräparate) als erste Wahl infrage.
In seltenen Fällen können auch Verhaltensänderungen wie gesteigerte Impulsivität auftreten.
3. Alpha‑2‑Delta‑Liganden
Zu dieser Medikamentengruppe gehören vor allem Pregabalin und Gabapentin.Sie können dämpfend auf überaktive Nervensignale wirken und können so zur Linderung der Beschwerden beitragen. Besonders hilfreich sind sie bei Schmerzen und ausgeprägten Schlafstörungen.
Im Vergleich zu Dopaminagonisten ist das Risiko einer sogenannten Augmentation (Verschlechterung oder früheres Auftreten der Symptome) in der Regel geringer. Daher werden diese Medikamente heute häufig als Behandlungsoption berücksichtigt, vor allem wenn andere Therapien nicht gut vertragen werden.
Mögliche Nebenwirkungen sind Müdigkeit, Schwindel, Gewichtszunahme und Wassereinlagerungen. Die Behandlung sollte deshalb individuell angepasst und ärztlich begleitet werden.
4. Opioide (niedrig dosiert)
Bei schwerem, therapieresistenten Restless-Legs-Syndrom (RLS) können in Einzelfällen Opioidanalgetika in Betracht gezogen werden – insbesondere retardierte Kombinationspräparate wie Oxycodon/Naloxon. Sie wirken im zentralen Nervensystem und können auch dann zur Linderung der Beschwerden beitragen, wenn andere Medikamente nicht ausreichend helfen.
Opioide können wirksam sein, sind jedoch mit Risiken verbunden. Dazu zählen Müdigkeit, Übelkeit, Verstopfung und ein mögliches Abhängigkeitspotenzial. Deshalb werden sie nicht als Erstlinientherapie eingesetzt, sondern nur bei schweren Verläufen und unter enger ärztlicher Kontrolle.
5. Eisenpräparate
Eisen spielt eine Rolle im Nervensystem und bei den Prozessen, die beim Restless-Legs-Syndrom (RLS) gestört sind. Ein niedriger Eisenwert kann mit stärkeren Beschwerden verbunden sein. Deshalb wird bei entsprechenden Laborwerten eine Behandlung mit Eisen – entweder als Tablette oder Infusion – empfohlen.
Eine solche Therapie kann zur Verbesserung der Symptome beitragen, wirkt jedoch vor allem dann, wenn tatsächlich ein Eisenmangel vorliegt. Infusionen können gelegentlich Nebenwirkungen verursachen, während Tabletten nicht immer gut vertragen werden.
Eisen wird gezielt eingesetzt, wenn die Werte zu niedrig sind, und kann eine Ergänzung oder auch Grundlage der Behandlung darstellen.
6. Schlafmittel und Benzodiazepine
Bei ausgeprägten Schlafstörungen können in Einzelfällen Schlafmittel oder Benzodiazepine (z. B. Clonazepam oder Z-Substanzen wie Zopiclon) eingesetzt werden. Letztere gehören jedoch nicht zur leitliniengerechten Behandlung des Restless-Legs-Syndroms, denn sie können nicht die zugrunde liegende Erkrankung beeinflussen.
Ihr Einsatz erfolgt daher in der Regel zurückhaltend und meist nur vorübergehend. Mögliche Nebenwirkungen sind Müdigkeit am Tag, Konzentrationsstörungen und ein Abhängigkeitspotenzial. Die Anwendung sollte deshalb nur unter ärztlicher Kontrolle erfolgen.
Zusammenfassung
Die medikamentöse Behandlung des Restless‑Legs‑Syndroms erfordert eine sorgfältige und individuelle Abstimmung. Dopaminagonisten bilden meist den ersten Schritt, während Alpha‑2‑Delta‑Liganden und Opioide bei speziellen Situationen eingesetzt werden. Eisenpräparate sind ein wichtiger Bestandteil der Behandlung, wenn ein Mangel besteht. Schlafmittel dienen lediglich der kurzfristigen Unterstützung.
Jede Therapie sollte regelmäßig überprüft und an die persönliche Entwicklung der Symptome angepasst werden – immer in enger Abstimmung mit einem erfahrenen Arzt oder Neurologen.
Zusätzliche Informationen:
Praxis-Tipp: Beobachten Sie über mehrere Tage hinweg, wie sich Ihre Beschwerden in unterschiedlichen Situationen verhalten – etwa in Ruhephasen, bei Stress, nach körperlicher Aktivität oder am Abend. Viele Betroffene entdecken dabei persönliche Muster, die sich gezielt beeinflussen lassen und in einigen Fällen zu einer spürbaren Entlastung führen können.
Sollten Sie darüber hinaus eine medikamentöse Behandlung in Erwägung ziehen, ist es wichtig zu wissen, dass diese grundsätzlich nur unter ärztlicher Aufsicht und regelmäßiger Kontrolle erfolgen sollte. RLS‑Medikamente wirken auf das Nervensystem und müssen individuell dosiert, überwacht und bei Bedarf angepasst werden. Eine eigenständige Veränderung der Dosis oder ein Absetzen ohne Rücksprache kann die Beschwerden verschlimmern oder unerwünschte Nebenwirkungen auslösen.

RLS ohne Medikamente
1. Kann ich das Restless Legs Syndrom ohne Medikamente behandeln?
Viele Menschen mit Restless Legs Syndrom fragen sich: Kann ich RLS ohne Medikamente behandeln? Der Wunsch dahinter ist verständlich. Wer abends unter innerer Unruhe, Kribbeln oder starkem Bewegungsdrang leidet, möchte Linderung, möchte dabei jedoch mögliche Belastungen durch Medikamente vermeiden (Deutsche Hirnstiftung, o. J.). Unsicherheit gegenüber Medikamenten oder die Hoffnung auf einen „natürlicheren“ Weg sind völlig nachvollziehbar (Deutsche Hirnstiftung, o. J.; DRLV, o. J.).
2. Die ehrliche Antwort: Wann ist eine medikamentenfreie RLS-Therapie möglich?
Die Antwort lautet: In bestimmten Situationen ist es möglich, RLS ohne Medikamente zu behandeln oder zumindest zu lindern (DGN, 2022). Entscheidend ist zunächst eine sorgfältige ärztliche Abklärung. Liegt ein behandelbarer Auslöser vor – etwa ein Eisenmangel oder eine andere körperliche Ursache –, kann sich die Symptomatik verbessern, ohne dass eine dauerhafte spezifische Medikation nötig ist (DGN, 2022; DRLV, o. J.).
3. Nichtmedikamentöse Maßnahmen: Welche alltagsbezogenen Faktoren die Beschwerden beeinflussen können
Auch bei der häufigeren primären Form bedeutet „ohne Medikamente behandeln“ nicht, dass man den Beschwerden ausgeliefert ist (DGN, 2022). Auch bei primärem RLS können alltagsbezogene Faktoren wie Schlafrhythmus, Stressbelastung und individuelle Gewohnheiten Einfluss auf die Intensität der Beschwerden haben können. Nichtmedikamentöse Maßnahmen ersetzen jedoch keine leitliniengerechte Diagnostik und sind nicht bei allen Betroffenen ausreichend wirksam (DGN, 2022). Stress, Schlafmangel und unregelmäßige Schlafzeiten können bei manchen Betroffenen die Beschwerden verstärken. Wie ausgeprägt dieser Einfluss ist, unterscheidet sich individuell (DRLV, o. J.). Wenn diese Ebenen stabilisiert werden, kann sich die Intensität der Symptome verringern (Deutsche Hirnstiftung, o. J.).
4. Realistische Erwartungen: Was bedeutet „RLS natürlich lindern“ im Alltag?
Wichtig ist eine realistische Perspektive. RLS ohne Medikamente behandeln heißt nicht zwingend vollständige Beschwerdefreiheit. Es bedeutet, belastende Situationen zu erkennen, alltagspraktische Gegenmaßnahmen zu erproben und die individuelle Symptomkontrolle zu verbessern (Deutsche Hirnstiftung, o. J.; DRLV, o. J.).
5. Individueller Weg: Entscheidungshilfe zwischen Naturheilkunde und Schulmedizin
Die Entscheidung über nichtmedikamentöse, medikamentöse oder kombinierte Verfahren sollte auf einer ärztlichen Diagnose und einer individuellen Nutzen-Risiko-Abwägung beruhen (DGN, 2022; Deutsche Hirnstiftung, o. J.).
Einige Ansätze betreffen Lebensstilfaktoren wie Ernährung und Schlaf (Deutsche Hirnstiftung, o. J.).
Mehr dazu finden Sie im Abschnitt "Ernährung bei Restless Legs Syndrom".Zudem kann es hilfreich sein, begleitende Verstärkungsfaktoren systematisch mit zu berücksichtigen (DRLV, o. J.).Diese werden im Abschnitt "Begleitbeschwerden" bei Restless Legs erläutert.
Konkrete Ansatzpunkte im Alltag
Eine medikamentenfreie Behandlung des Restless Legs Syndroms kann vor allem dann sinnvoll sein, wenn beeinflussbare Auslöser vorliegen. Im praktischen Vorgehen stehen die Stabilisierung des Schlafrhythmus, die Reduktion von Stressfaktoren sowie die gezielte Anpassung individueller Gewohnheiten im Vordergrund. Auch ohne vollständige Beschwerdefreiheit kann dadurch eine Verringerung der Symptomintensität erreicht werden.
Zusätzliche Informationen:
Zusätzliche Informationen:
Praxis-Tipp: Beobachten Sie über mehrere Tage, in welchen Situationen sich die Beschwerden verstärken oder abschwächen – insbesondere in Bezug auf Stress, Tagesrhythmus und abendliche Aktivitäten. Häufig zeigen sich individuelle Muster, die im Alltag möglicherweise beeinflusst werden können.
Wenn solche Zusammenhänge erkennbar sind, kann es sinnvoll sein, an diesen Faktoren anzusetzen, bevor weitere Maßnahmen erwogen werden.

Ernährung bei Restless Legs Syndrom
Ernährung kann beim RLS vor allem indirekt eine Rolle spielen, etwa im Zusammenhang mit dem Eisenstatus oder individuellen Triggern. Eine eigenständige ernährungsbasierte Standardtherapie des RLS gibt es jedoch nicht.
Was Sie konkret beachten können
1. Eisenstatus prüfen und gezielt unterstützen
Ein erniedrigter Ferritinwert kann ein klinisch relevanter Befund bei RLS sein und sollte ärztlich beurteilt werden (DGN, 2022; Trenkwalder et al., 2016). Die Behandlung richtet sich nicht nur nach Ferritin, sondern auch nach Symptomatik und weiteren Laborparametern.
Lassen Sie Ihren Eisenstatus ärztlich bestimmen.
Achten Sie auf eisenreiche Lebensmittel (z. B. Fleisch, Hülsenfrüchte, grünes Gemüse).
Kombinieren Sie Eisenquellen möglichst mit Vitamin C, um die Aufnahme zu unterstützen.
2. Typische Trigger reduzieren
Einige Nahrungs- und Genussmittel werden von Betroffenen als mögliche Einflussfaktoren beschrieben (Deutsche Hirnstiftung, o. J.; DRLV, o. J.).
Koffein (Kaffee, Cola, Energy-Drinks) insbesondere am Nachmittag/Abend ggf. reduzieren und individuelle Reaktionen beobachten
Alkohol in Bezug auf mögliche Zusammenhänge mit Beschwerden beobachten
Stark zuckerhaltige oder sehr verarbeitete Lebensmittel ggf. einschränken und individuelle Effekte berücksichtigen
3. Magnesium und Nährstoffbalance im Blick behalten
Für Magnesium gilt: Ein allgemeiner Einsatz zur Behandlung des RLS ist derzeit nicht leitliniengestützt (DGN, 2022). Eine Supplementierung sollte nur bei medizinischer Indikation oder nach individueller ärztlicher Beurteilung erfolgen (DGN, 2022).
Magnesiumreiche Lebensmittel einbauen (z. B. Nüsse, Samen, Vollkornprodukte)
Supplemente nur nach ärztlicher Rücksprache und bei entsprechender Indikation einsetzen
4. Regelmäßige Mahlzeiten und stabiler Blutzucker
Regelmäßige Mahlzeiten können das allgemeine Wohlbefinden unterstützen; ein spezifischer therapeutischer Effekt auf RLS ist jedoch nicht belegt (DGN, 2022; Deutsche Hirnstiftung, o. J.).
Regelmäßige Mahlzeiten
Kombination aus Eiweiß, Fett und komplexen Kohlenhydraten
5. Individuelle Unverträglichkeiten berücksichtigen
Bei Verdacht auf Resorptionsstörungen oder Mangelzustände sollte ärztlich abgeklärt werden, ob eine behandelbare Grunderkrankung vorliegt (DGN, 2022; DRLV, o. J.).
Beobachten Sie mögliche Zusammenhänge zwischen Ernährung und Beschwerden
Bei Verdacht auf Unverträglichkeiten oder Resorptionsstörungen ärztlich abklären
Wichtiger Hinweis
Ernährung kann ein unterstützender Faktor sein. Eine medizinische Abklärung und individuell angepasste Behandlung bleiben die Grundlage jeder Therapie.
Vertiefung: Patientenbroschüre
Wenn Sie das Thema Ernährung systematisch und deutlich ausführlicher vertiefen möchten, finden Sie in der Patientenbroschüre:
konkrete Lebensmittelempfehlungen
Hintergründe zu Eisenstoffwechsel und Nährstoffaufnahme
typische Fehler und häufige Missverständnisse
praktische Leitlinien für den Alltag
Ernährung in der Praxis
Die Bedeutung der Ernährung beim Restless Legs Syndrom liegt vor allem in möglichen indirekten Zusammenhängen auf den Eisenstoffwechsel sowie auf individuelle Triggerfaktoren. Praktisch relevant sind insbesondere die Sicherung eines ausreichenden Eisenstatus sowie die Identifikation belastender Ernährungsgewohnheiten. Ernährung stellt dabei keinen eigenständigen Therapieansatz dar, kann jedoch eine bestehende Behandlung ergänzen.
Zusätzliche Informationen:
Zusätzliche Informationen:
Praxis-Tipp: Lassen Sie bei anhaltenden Beschwerden gezielt Ihren Eisenstatus (insbesondere Ferritin) ärztlich überprüfen. Ein niedriger Wert kann mit stärkeren Beschwerden verbunden sein und ist häufig behandelbar. Achten Sie im Alltag zusätzlich darauf, eisenreiche Lebensmittel mit Vitamin-C-Quellen zu kombinieren und koffeinhaltige Getränke am Abend zu reduzieren, da diese von manchen Betroffenen als verstärkend erlebt werden.

Begleitbeschwerden beim Restless Legs Syndrom
1. Migräne und Restless Legs
Das Restless Legs Syndrom (RLS) tritt häufig nicht allein auf (DGN, 2022; Deutsche Hirnstiftung, o. J.). Neben RLS können weitere Beschwerden wie Migräne oder chronische Schlafstörungen auftreten (Deutsche Hirnstiftung, o. J.). Solche Begleiterkrankungen sollten getrennt diagnostisch beurteilt werden. Zwischen RLS und anderen neurologischen oder psychosomatischen Beschwerden können Zusammenhänge bestehen (Trenkwalder et al., 2016). Daraus folgt jedoch nicht automatisch ein direkter kausaler Zusammenhang.
Viele Betroffene berichten, dass sich Phasen mit stärkeren RLS-Symptomen und Migräneattacken teilweise zeitlich überschneiden. Dabei handelt es sich nicht um eine direkte Ursache-Wirkung-Beziehung. Vielmehr könnten beide Beschwerden Ausdruck ähnlicher körperlicher Prozesse sein (Trenkwalder et al., 2016).
Hinweis: Einen echten kausalen Zusammenhang über die berichtete Evidenz hinaus konnte bisher in Studien nicht eindeutig nachgewiesen werden.
2. Psychische Belastung und Schlaf
Neben körperlichen Beschwerden spielt auch die psychische Belastung eine wichtige Rolle. Unruhige Nächte, häufiger Schlafmangel und das Gefühl fehlender Erholung können sich auf das Wohlbefinden auswirken. Erschöpfung, Reizbarkeit oder gedrückte Stimmung werden häufig berichtet (Deutsche Hirnstiftung, o. J.).
Umgekehrt können Stress, innere Anspannung oder depressive Verstimmungen die Wahrnehmung der RLS-Symptome verstärken. Beschwerden können intensiver erlebt werden oder häufiger auftreten, insbesondere in belastenden Lebensphasen (Deutsche Hirnstiftung, o. J.).
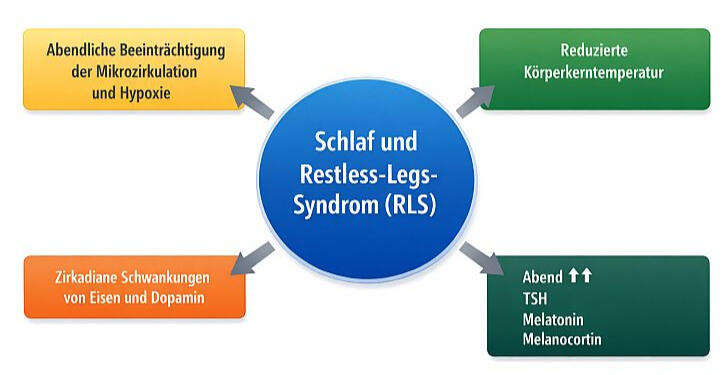
Die Grafik veranschaulicht mögliche physiologische Hypothesen zu RLS und Schlaf. Sie stellt jedoch kein gesichertes Erklärungsmodell für alle Betroffenen dar.
3. Wechselwirkungen im Alltag
Zwischen körperlichen und psychischen Faktoren kann ein Kreislauf entstehen: Schlechter Schlaf führt zu Erschöpfung und erhöhter Belastung am Tag, diese wiederum wirkt sich negativ auf die nächtliche Ruhe aus (Deutsche Hirnstiftung, o. J.). Auch Migräne, innere Unruhe und emotionale Belastung können sich gegenseitig beeinflussen und verstärken (DRLV, o. J.).
4. Was bedeutet das für Betroffene konkret?
Für Betroffene kann es hilfreich sein, das Restless Legs Syndrom nicht nur isoliert zu betrachten. Beschwerden wie Migräne, Schlafprobleme oder anhaltende Erschöpfung können Teil eines größeren Zusammenhangs sein und sollten gemeinsam berücksichtigt werden (DRLV, o. J.; DGN, 2022).
Im Alltag kann es sinnvoll sein, nicht nur einzelne Symptome zu behandeln, sondern auch auf Faktoren wie Schlafqualität, Stress und das eigene Belastungsempfinden zu achten. Kleine Veränderungen in mehreren Bereichen können in manchen Fällen wirksamer sein als eine einzelne Maßnahme (Deutsche Hirnstiftung, o. J.).
Ein besseres Verständnis dieser Zusammenhänge kann dabei helfen, die eigenen Beschwerden besser einzuordnen und schrittweise Strategien zu entwickeln, die im persönlichen Alltag umsetzbar sind (DRLV, o. J.; Deutsche Hirnstiftung, o. J.).
Zusammenhänge und Wechselwirkungen
Das Restless Legs Syndrom ist häufig Teil eines komplexen Beschwerdebildes, in dem Schlafstörungen, psychische Belastung und neurologische Symptome miteinander interagieren. Diese Wechselwirkungen können die Intensität der Symptome beeinflussen. Eine isolierte Betrachtung greift daher oft zu kurz, während ein integrativer Ansatz eine Grundlage für eine Stabilisierung darstellen kann.
Zusätzliche Informationen:
Zusätzliche Informationen:
Praxis-Tipp: Wenn neben den RLS-Beschwerden auch Schlafprobleme, Erschöpfung oder Stimmungsschwankungen auftreten, kann es sinnvoll sein, diese Begleitfaktoren mit zu beobachten. Notieren Sie über einige Tage, wie stark die Beschwerden sind, wie gut der Schlaf war und ob besondere Belastungen vorlagen.
Oft zeigen sich dabei Zusammenhänge, die helfen können, Auslöser besser zu erkennen und gezielter darauf zu reagieren.

Wer ist von RLS betroffen?
1. Wie verbreitet ist das Restless Legs Syndrom in der Bevölkerung?
Das Restless Legs Syndrom (RLS) ist in der Allgemeinbevölkerung keine seltene Erkrankung und in der Bevölkerung relativ weit verbreitet – auch wenn es nicht immer erkannt wird (DGN, 2022; Deutsche Hirnstiftung, o. J.). Epidemiologische Studien zeigen, dass die Häufigkeit des RLS je nach Definition, Region und diagnostischen Kriterien variiert (Allen et al., 2014; Trenkwalder et al., 2016). Insgesamt ergibt sich folgendes Bild:
2. Statistik und Häufigkeit: Wie viele Menschen leiden an RLS?
Aus epidemiologischen Erhebungen geht hervor, dass zwischen 3 % und 10 % der Erwachsenen in Europa und Nordamerika Symptome haben, die den diagnostischen Kriterien des Restless Legs Syndroms entsprechen (Allen et al., 2014; Trenkwalder et al., 2016). Diese Schätzung umfasst leichte bis schwere Verlaufsformen und deutet darauf hin, dass das RLS zu den häufigeren neurologischen Erkrankungen gehört
3. RLS im Alter: Warum nehmen die Beschwerden ab 60 Jahren zu?
Die Prävalenz nimmt mit dem Alter zu (Trenkwalder et al., 2016). In jüngeren Erwachsenen ist RLS seltener, während bei älteren Personen – etwa jenseits des 60. Lebensjahrs – die Häufigkeit deutlich höher ist als bei Menschen in ihren 20ern oder 30ern (Allen et al., 2014). In einer wissenschaftlichen Analyse ließ sich zeigen, dass die RLS-Prävalenz mit zunehmendem Alter zunimmt und in höheren Alterskohorten über den Durchschnitt der Gesamtbevölkerung liegt (Trenkwalder et al., 2016).
4. Warum sind Frauen häufiger vom Restless Legs Syndrom betroffen?
Ein weiterer Befund betrifft den Geschlechtsunterschied: Studien deuten darauf hin, dass Frauen etwa doppelt so häufig von RLS betroffen sind wie Männer (Trenkwalder et al., 2016). Dies zeigt sich insbesondere in Phasen hormoneller Veränderungen wie der Schwangerschaft, in der RLS-Beschwerden häufiger auftreten und in vielen Fällen nach der Geburt wieder verschwinden (DGN, 2022; DRLV, o. J.).
5. Wer gehört zur Risikogruppe für die Entstehung von RLS?
Bestimmte Risikogruppen haben eine erhöhte Wahrscheinlichkeit, von RLS betroffen zu sein (DGN, 2022; Trenkwalder et al., 2016). Dazu gehören ältere Erwachsene, Personen mit familiärer Belastung (positive Familienanamnese), Menschen mit Eisenmangel oder Anämie sowie Personen mit chronischen Erkrankungen wie Niereninsuffizienz (DGN, 2022; DRLV, o. J.). Auch neurologische oder psychiatrische Komorbiditäten werden in Studien häufiger im Zusammenhang mit RLS beschrieben (Trenkwalder et al., 2016).
6. Fazit: RLS als unterschätzte Herausforderung für Schlaf und Lebensqualität
RLS kann Menschen jeden Alters betreffen, seine Häufigkeit nimmt jedoch mit steigendem Alter zu, Frauen sind häufiger betroffen als Männer, und bestimmte gesundheitliche Bedingungen gehen mit einem höheren Risiko einher (Allen et al., 2014; DGN, 2022). Das bedeutet, dass RLS ein relevantes Gesundheitsproblem darstellt – und viele Betroffene, insbesondere in älteren Altersgruppen, sich mit den Auswirkungen auf Schlaf und Lebensqualität auseinandersetzen müssen (Deutsche Hirnstiftung, o. J.).
Im Vordergrund stehen für viele Betroffene nicht die Diagnose, sondern die Symptome und wie stark sie den Alltag beeinflussen.
Eine Übersicht dazu finden Sie im Abschnitt "Symptome des Restless Legs Syndroms".
Zusammenfassung
Die Häufigkeit des RLS liegt in der Allgemeinbevölkerung bei etwa 3 bis 10 Prozent und nimmt mit dem Alter deutlich zu. Frauen sind häufiger betroffen als Männer, insbesondere in hormonellen Umstellungsphasen. Auch genetische Faktoren und bestimmte Risikokonstellationen wie Eisenmangel stehen im Zusammenhang mit dem Auftreten des Restless Legs Syndroms.
Praxis-Tipp: Wenn Sie zu einer Risikogruppe gehören – etwa höheres Alter, weibliches Geschlecht, familiäre Vorbelastung oder bekannte Eisenmangel-Situation –, kann es sinnvoll sein, auf typische frühe Anzeichen wie abendlichen Bewegungsdrang oder Missempfindungen in Ruhe zu achten.
Treten solche Symptome regelmäßig auf, kann es sinnvoll sein, den Eisenstatus (insbesondere Ferritin) ärztlich überprüfen zu lassen, um Beschwerden frühzeitig einzuordnen.

Was Sie bei RLS möglichst vermeiden sollten
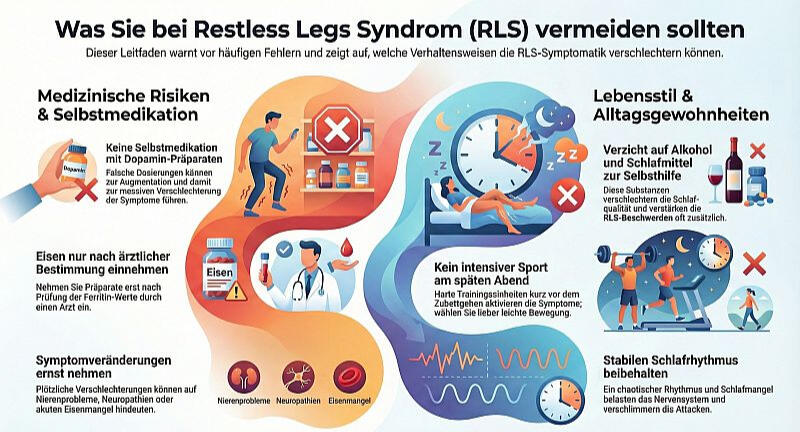
1. Keine Selbstmedikation mit Dopaminagonisten oder L‑Dopa
Auch wenn Medikamente wie Dopaminagonisten bei RLS häufig eingesetzt werden: Diese Medikamente sollten nicht ohne ärztliche Kontrolle eingenommen werden.
Eine ungeeignete Dosierung kann zu einer Verschlechterung der RLS‑Symptome (Augmentation) führen. Anpassungen sollten ärztlich begleitet werden.
2. Kein Eisen „auf Verdacht“ einnehmen
Eisenmangel kann RLS verstärken – eine unnötige Eisenzufuhr kann jedoch durchaus auch gesundheitliche Risiken mit sich bringen.
Lassen Sie Ferritin und Transferrin‑Sättigung bestimmen und nehmen Sie Eisenpräparate nur nach ärztlicher Empfehlung ein.
3. Alkohol, Schlafmittel oder Beruhigungsmittel nicht zur „Selbstbehandlung“ nutzen
Viele Betroffene versuchen, RLS‑Beschwerden mit Alkohol oder Beruhigungsmitteln zu dämpfen. Dies kann die Schlafqualität beeinträchtigen und bei manchen Betroffenen die Symptome verstärken. Solche Substanzen sollten nicht als „Notlösung“ eingesetzt werden.
4. Keine extrem unregelmäßigen Schlafzeiten
Ein unregelmäßiger Schlafrhythmus kann RLS-Beschwerden verschlimmern.
Vermeiden Sie Schlafentzug, stark wechselnde Bettzeiten und nächtliches „Durchhalten“. Ein stabiler Schlafrhythmus kann unterstützend wirken.
5. Kein intensiver Sport spät am Abend
Bewegung ist gut – aber harte Trainingseinheiten kurz vor dem Schlafengehen können bei manchen Betroffenen RLS-Symptome verstärken.
Leichte Aktivität am Abend kann sinnvoll sein und planen Sie intensiven Sport früher am Tag.
6. Veränderungen der Symptome nicht ignorieren
Wenn sich Ihre Beschwerden plötzlich verstärken, tagsüber auftreten oder sich qualitativ verändern, sollte eine ärztliche Abklärung erfolgen.
Hinter einer Verschlechterung können auch sekundäre Ursachen wie Eisenmangel, Nierenprobleme oder Neuropathien vorliegen.
Praxis-Tipp: Versuchen Sie, die Beschwerden nicht über längere Zeit zu ignorieren. Bei manchen Betroffenen können sich die Symptome verstärken, indem sie aus Pflichtgefühl oder Gewohnheit zu lange in derselben Position verharren.
Gönnen Sie sich stattdessen kurze Unterbrechungen: Aufstehen, ein paar Schritte gehen oder die Beine leicht bewegen kann dazu beitragen, dass sich die Unruhe nicht weiter verstärkt.

FAQ: Häufige Fragen zum Restless Legs Syndrom
Ist das Restless Legs Syndrom heilbar?
Das Restless Legs Syndrom ist meist nicht vollständig heilbar. Die Behandlung zielt vor allem darauf ab, die Beschwerden zu lindern und den Schlaf zu verbessern.
Welche Maßnahmen können RLS-Beschwerden kurzfristig lindern?
Kurzfristige Linderung kann individuell durch Bewegung, Aufstehen, Dehnungen oder Wärme versucht werden. Die Wirkung ist unterschiedlich, meist vorübergehend und ersetzt keine medizinische Abklärung bei anhaltenden Beschwerden.
Welche Rolle spielt Eisen bei RLS?
Der Eisenstatus ist bei RLS medizinisch relevant. Ob eine Eisensubstitution sinnvoll ist, sollte anhand von Ferritin, klinischer Symptomatik und gegebenenfalls weiteren Laborparametern ärztlich entschieden werden.
Welche Ernährung kann bei RLS helfen?
Eine ausgewogene Ernährung kann helfen, den Körper mit wichtigen Nährstoffen zu versorgen. Besonders relevant sind Eisen, Magnesium und Vitamine, auch wenn Ernährung allein RLS meist nicht beseitigt.
Welche Krankheiten haben ähnliche Symptome wie RLS?
Ähnliche Beschwerden können auch bei Neuropathien, Durchblutungsstörungen oder anderen Nervenerkrankungen auftreten. Deshalb ist eine sorgfältige Abklärung wichtig.
Glossar: Wichtige Begriffe zum Restless Legs Syndrom
Dopamin
Dopamin ist ein Botenstoff im Gehirn, der eine wichtige Rolle bei der Steuerung von Bewegungen spielt. Beim RLS werden Veränderungen dopaminerger Signalwege diskutiert. Daraus lässt sich jedoch keine einfache Ein-Ursache-Erklärung ableiten.
Eisenmangel
Eisen ist ein wichtiger Bestandteil im Körper, der unter anderem für die Bildung von Botenstoffen im Gehirn benötigt wird. Ein niedriger Eisenstatus ist ein klinisch relevanter Befund bei RLS und kann Beschwerden verstärken. Ob er ursächlich ist und behandelt werden sollte, muss ärztlich beurteilt werden. Deshalb wird bei Verdacht auf RLS häufig der Eisenwert im Blut überprüft.
Bewegungsdrang
Der Bewegungsdrang ist ein zentrales Symptom des Restless Legs Syndroms. Betroffene verspüren das Bedürfnis, die Beine zu bewegen, um unangenehme Empfindungen wie Kribbeln, Ziehen oder Spannungsgefühle zu lindern. In Ruhephasen, besonders am Abend, wird dieser Drang meist stärker.
Neuropathie
Eine Neuropathie bezeichnet eine Schädigung von Nerven, meist in den Armen oder Beinen. Sie kann ähnliche Beschwerden wie das Restless Legs Syndrom verursachen, etwa Kribbeln oder Missempfindungen. Deshalb ist es wichtig, RLS von einer Neuropathie abzugrenzen.
Dopaminstoffwechsel
Der Dopaminstoffwechsel beschreibt, wie der Körper den Botenstoff Dopamin bildet, nutzt und abbaut. Beim Restless Legs Syndrom wird angenommen, dass dieser Prozess gestört ist. Das kann dazu führen, dass Bewegungsimpulse nicht richtig reguliert werden.
Akathisie
Akathisie ist eine Bewegungsunruhe, bei der Betroffene das Gefühl haben, ständig in Bewegung bleiben zu müssen. Häufig tritt sie als Nebenwirkung bestimmter Medikamente auf, insbesondere von Psychopharmaka. Die Beschwerden können dem Restless Legs Syndrom ähneln, unterscheiden sich jedoch oft dadurch, dass sie nicht nur auf die Beine beschränkt sind und unabhängig von Tageszeit oder Ruhephasen auftreten.
Zöliakie
Zöliakie ist eine chronische Erkrankung, bei der der Körper auf Gluten (ein Eiweiß in Getreide) mit einer Entzündungsreaktion im Dünndarm reagiert. Dadurch kann die Aufnahme wichtiger Nährstoffe gestört sein. Bei Zöliakie können deshalb Resorptionsstörungen und Mangelzustände auftreten. Ob im Einzelfall ein Bezug zu RLS besteht, bedarf jedoch einer gezielten medizinischen Abklärung.
Eisenstatus
Der Eisenstatus beschreibt, wie gut der Körper mit Eisen versorgt ist. Er wird durch verschiedene Blutwerte bestimmt, insbesondere Ferritin. Ein niedriger Eisenstatus kann beim Restless Legs Syndrom eine wichtige Rolle spielen, da Eisen für bestimmte Prozesse im Gehirn benötigt wird. Deshalb wird bei Verdacht auf RLS häufig der Eisenstatus ärztlich überprüft.
Weiterführende Hilfe
Ein wichtiger Teil im Umgang mit dem Restless Legs Syndrom ist der Austausch mit anderen Betroffenen und der Zugang zu spezialisierten Fachärzten. Hier finden Sie die wichtigsten Adressen für Deutschland:
1. Deutsche Restless Legs Vereinigung (DRLV)
Die DRLV ist die größte Patientenorganisation und bietet fundierte Informationen sowie ein bundesweites Netzwerk.
Offizielle Webseite: www.restless-legs.org
Expertensuche: Finden Sie jetzt zertifizierte RLS-Experten und Schlaflabore in Ihrer Region.
Mitgliedschaft: Profitieren Sie von regelmäßigen Magazinen und exklusiven Infomaterialien.
RLS e. V. Deutsche Restless Legs Vereinigung
Postanschrift: RLS e. V.
Schäufeleinstraße 35, 80687 München
Telefon: +49 (0) 89 5502888 – 0
E-Mail: [email protected]
www.restless-legs.org
2. Deutsche Hirnstiftung e. V.
Hilfe für neurologisch Erkrankte und Hilfe zur Selbsthilfe.
Deutsche Hirnstiftung e. V.
Reinhardtstraße 27 C, 10117 Berlin
Telefon: 030 531437936
E-Mail: [email protected]
hirnstiftung.org/
3. Selbsthilfegruppen vor Ort finden
Möchten Sie sich persönlich mit Menschen aus Ihrer Region austauschen?
NAKOS Datenbank: Suchen Sie unter www.nakos.de nach "Restless Legs", um Kontaktstellen in Ihrer Stadt zu finden.
Regionale Gruppen der DRLV: Über die Regionalsuche der DRLV gelangen Sie direkt zu Ansprechpartnern in Ihrer Umgebung.
4. Online-Austausch & Foren
Wenn Sie lieber digital und zeitunabhängig Fragen stellen wollen:
DRLV Forum: Ein moderierter Bereich für fachlichen und persönlichen Austausch.
Social Media: Online-Gruppen können für den Erfahrungsaustausch hilfreich sein. Medizinische Ratschläge aus offenen Foren sollten jedoch grundsätzlich mit qualifizierten Fachquellen oder behandelnden Ärztinnen und Ärzten abgeglichen werden.
5. Leitlinien & Konsensuspapiere
Heidbreder A, Trenkwalder C, et al. (2022)
Restless Legs Syndrom, S2k-Leitlinie.
Deutsche Gesellschaft für Neurologie (DGN) & Deutsche Gesellschaft für Schlafforschung und Schlafmedizin (DGSM).
Leitlinien für Diagnostik und Therapie in der Neurologie.
AWMF-Register 030-081 | DGN-Link
Peer-Review-Verfahren, evidenzbasiert, aktuell gültig bis 2027
Trenkwalder C, et al. (2024)
Restless legs syndrome: abbreviated guidelines by the German Sleep Society and the German Neurological Society.
Nervenarzt / Sleep Medicine (deutsche Originalfassung verfügbar).
DOI: 10.1007/s00115-024-017
Trenkwalder, C., Kohnen, R., Allen, R. P., Benes̆, H., Ferini‐Strambi, L., Garcia‐Borreguero, D., ... & Zucconi, M. (2007).
Clinical trials in restless legs syndrome—recommendations of the European RLS Study Group (EURLSSG).
Movement Disorders: Official Journal of the Movement Disorder Society, 22(S18), S495-S504.
DOI: 10.1002/mds.21538
Deutsche Hirnstiftung
Patientenleitlinie Restless Legs Syndrom
Download (PDF)
Dodel, R., Happe, S., Peglau, I., Mayer, G., Wasem, J., Reese, J. P., ... & Stiasny-Kolster, K. (2010).
Health economic burden of patients with restless legs syndrome in a German ambulatory setting.
Pharmacoeconomics, 28(5), 381-393.
DOI:10.2165/11531030

Literatur
Allen, R. P., Picchietti, D. L., Garcia-Borreguero, D., et al. (2014)
Restless legs syndrome/Willis–Ekbom disease diagnostic criteria: Updated International Restless Legs Syndrome Study Group consensus criteria.
Sleep Medicine, 15(8), 860–873.
Allen, R. P., Picchietti, D. L., Auerbach, M., et al. (2018)
Evidence-based and consensus clinical practice guidelines for the iron treatment of restless legs syndrome.
Sleep Medicine, 41, 27–44.
Garcia-Borreguero, D., Silber, M. H., Winkelman, J. W., et al. (2016)
Guidelines for the first-line treatment of restless legs syndrome/Willis–Ekbom disease.
Sleep Medicine, 21, 1–11.
Nielsen P (2019)
Das Restless-Legs-Syndrom.
MMW – Fortschritte der Medizin, 161(13): 20–22.
DOI: 10.1007/s15006-019-0690-6
Trenkwalder, C., Allen, R., Högl, B., Paulus, W., Winkelmann, J. (2016)
Restless legs syndrome associated with major diseases: A systematic review and new concept.
Neurology, 86(14), 1336–1343.
Trenkwalder C (Hrsg.) (2013)
Restless Legs Syndrom: Klinik, Differentialdiagnose, Neurophysiologie, Therapie.
Springer Verlag, Berlin/Heidelberg.
ISBN: 978-3-642-63703-2 | DOI: 10.1007/978-3-642-63704-9
Rémi, J. (2020).
Quälende Unruhe: Das Restless-Legs-Syndrom.
MMW-Fortschritte der Medizin, 162(15), 54-59.
Silber, M. H., Becker, P. M., Earley, C., Garcia-Borreguero, D., Ondo, W. G., of the Willis, M. A. B., & Foundation, E. D. (2013, September).
Willis-Ekbom Disease Foundation revised consensus statement on the management of restless legs syndrome.
In Mayo Clinic Proceedings (Vol. 88, No. 9, pp. 977-986). Elsevier.

Selbsthilfekurse (externe Angebote)
Über die redaktionellen Empfehlungen des Ratgebers hinaus bieten wir Ihnen hier eine Auswahl an strukturierten, kostenpflichtigen Selbsthilfekursen an. Sie sind nicht direkter Bestandteil des medizinischen Ratgebers. Wir haben diese Angebote jedoch für Sie ausgewählt, da sie eine wertvolle praktische Ergänzung zur medizinischen Behandlung darstellen können.
Wichtig: Sie ersetzen keine ärztliche Diagnostik oder Therapie, können jedoch dabei unterstützen, individuelle Strategien im Umgang mit Beschwerden zu entwickeln.

Restless Legs Syndrom achtsam begegnen
Viele Betroffene haben bereits ärztliche Hilfe in Anspruch genommen oder Medikamente ausprobiert – und stellen dennoch fest, dass die Beschwerden im Alltag weiterhin schwer steuerbar bleiben.
Medizinische Diagnostik und Therapie sind die Grundlage der Behandlung. Ergänzend können alltagsorientierte Selbsthilfestrategien sinnvoll sein, um individuelle Auslöser besser zu erkennen und mit belastenden Situationen praktischer umzugehen.
Dieser Kurs ist als ergänzendes Selbsthilfeangebot konzipiert und richtet sich an Betroffene, die zusätzlich zur medizinischen Behandlung alltagsbezogene Strategien erproben möchten.
Im Mittelpunkt stehen achtsamkeitsbasierte Ansätze, die den individuellen Umgang mit Beschwerden im Alltag unterstützen sollen. Ein medizinischer Wirksamkeitsnachweis im Sinne einer Therapieempfehlung wird damit nicht beansprucht.
Behandelt werden unter anderem:
der bewusste Umgang mit Bewegungsdrang und innerer Unruhe
Strategien zur Entlastung in den Abend- und Nachtstunden
der Einfluss von Aufmerksamkeit, Stress und Reizverarbeitung
die Entwicklung individueller Routinen zur Stabilisierung des Alltags
Der Kurs richtet sich an Betroffene, die ihre Selbsthilfestrategien systematisch vertiefen und im Alltag wirksam umsetzen möchten.
Weiterführende strukturierte Selbsthilfeansätze:

Bio-logisch schlafen: Schlaf endlich wieder natürlich
Ein Online-Kurs mit Fokus auf die Regulation des Schlafs und vermittelt verhaltensbezogene Hinweise zur Schlafhygiene und Tagesstruktur. Das Angebot ersetzt keine Diagnostik von Insomnie, RLS oder anderen Schlafstörungen. Der Ansatz basiert auf grundlegenden biologischen und verhaltensbezogenen Prinzipien des Schlafs.
Thematische Schwerpunkte sind unter anderem:*
Verständnis natürlicher Schlafprozesse und Schlafzyklen
Einfluss von Gewohnheiten, Tagesstruktur und Umweltfaktoren
Reduktion schlafstörender Verhaltensmuster
Entwicklung einfacher, alltagstauglicher Strategien zur Verbesserung der Schlafqualität
Der Kurs ist nicht speziell auf RLS ausgerichtet, kann jedoch insbesondere bei begleitenden Schlafstörungen unterstützend wirken.
Kurs ansehen:

Download

Diese Patientenbroschüre (pdf) erklärt verständlich, wie Ernährung, Nährstoffe und Alltagsgewohnheiten das Restless Legs Syndrom beeinflussen können. Sie zeigt praxisnahe Wege, das Nervensystem zu entlasten, Trigger zu erkennen und den Schlaf zu unterstützen. Zahlreiche Beispiele, Tipps und Infoboxen machen das Wissen leicht umsetzbar.
Kostenlose Patientenbroschüre herunterladen
Diese Broschüre dient der ergänzenden Information und ersetzt keine medizinische Beratung.

Danke für Ihr Interesse
Schön, dass Sie sich aktiv mit dem Thema Restless Legs Syndrom beschäftigen.
Hier finden Sie die Patienteninformation „Restless Legs Syndrom und Ernährung“ als PDF:
Download Patientenbroschüre (1,5 MB)
Die Patienteninformation soll Sie dabei unterstützen, relevante Fragen und mögliche Einflussfaktoren strukturiert mit Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt zu besprechen.
Alles Gute für Sie – und bleiben Sie in Bewegung.
Ihr zusätzlicher Bonus‑Download
Als kleines Dankeschön erhalten Sie außerdem das eBook „Bibliothek der Achtsamkeit“ – eine Einführung in die umfangreiche eBook-Reihe zum Thema Achtsamkeit und Selbstfürsorge.

Bibliothek der Achtsamkeit - Smartphone-Edition (1,1 MB)
Viel Spaß beim Lesen.
Wenn Sie das Gelesene in die Praxis umsetzen möchten, können ergänzend strukturierte Selbsthilfeansätze hilfreich sein.
Optional stehen hierzu weiterführende Angebote zur Verfügung, darunter auch strukturierte Selbsthilfekurse mit Audio-Lektionen und modular aufgebauten Inhalten.
Weitere Informationen finden Sie im Abschnitt zu Selbsthilfekursen.
RLS und Eisenmangel: Warum Ferritin so wichtig ist
Beim Restless-Legs-Syndrom (RLS) spielt der Eisenstoffwechsel eine zentrale Rolle. Viele Betroffene haben normale Blutwerte im klassischen Sinn, aber zu niedrige Eisenspeicher für ein gut eingestelltes RLS. Besonders der Wert für Serumferritin ist wichtig, weil er anzeigt, wie gut die Eisenspeicher im Körper gefüllt sind. Leitlinien empfehlen, bei RLS früh und gezielt an Eisenmangel zu denken und ihn konsequent zu behandeln.
1. Warum Eisen für Dopamin wichtig ist
Eisen ist ein Schlüsselbaustein im Dopaminstoffwechsel. Im Gehirn wird Dopamin über das Enzym Tyrosin-Hydroxylase gebildet – dieses Enzym ist eisenabhängig. Ist zu wenig Eisen verfügbar, kann die Dopaminproduktion gestört sein; genau in diesem System werden beim RLS funktionelle Veränderungen vermutet.
Eisen als Kofaktor: Ohne ausreichend Eisen arbeitet das dopaminerge System nicht optimal.
RLS und Eisenverarbeitung im Gehirn: Studien zeigen Hinweise auf eine gestörte Eisenaufnahme bzw. -verarbeitung im Gehirn von RLS-Betroffenen.
Typische Konstellationen: Schwangerschaft, Dialyse, chronische Entzündungen und andere Zustände mit erhöhtem Eisenbedarf oder gestörter Eisenverwertung sind überdurchschnittlich häufig mit RLS verknüpft.
Hinweis: Mehrere bildgebende und biochemische Studien weisen auf eine verminderte Eisenverfügbarkeit im Gehirn von RLS-Patienten hin (z. B. Trenkwalder et al., 2016).
2. Welche Blutwerte relevant sind (Ferritin, Transferrin-Sättigung)
Für RLS reicht es nicht, nur „Eisen“ oder „Hämoglobin“ anzuschauen. Wichtig ist eine gezielte Eisendiagnostik:
Serumferritin:
Spiegelt die Eisenspeicher wider.
Bei RLS gelten oft höhere Zielwerte als in der allgemeinen Medizin.
Die S2k-Leitlinie zum RLS empfiehlt, bei Ferritinwerten ≤ 75 µg/l eine Eisensubstitution zu erwägen, insbesondere bei Beschwerden.
Transferrin-Sättigung:
Gibt an, wie viel des Transportproteins Transferrin mit Eisen beladen ist.
Niedrige Sättigung kann auf einen funktionellen Eisenmangel hinweisen, auch wenn Ferritin scheinbar „normal“ ist (z. B. bei Entzündungen).
Hämoglobin:
Dient der Erkennung einer Anämie, ist aber allein nicht ausreichend, um einen für RLS relevanten Eisenmangel auszuschließen.
Hinweis: Die S2k-Leitlinie empfiehlt, bei RLS-Patienten Ferritin und Transferrin-Sättigung zu bestimmen und bei Ferritin ≤ 75 µg/l eine Eisensubstitution zu prüfen (Heidbreder & Trenkwalder, 2022).
3. Wie Eisenmangel diagnostiziert wird
Die Diagnostik sollte immer ärztlich erfolgen und in den Gesamtkontext eingebettet sein:
Anamnese:
Ernährung, Blutverluste (z. B. starke Menstruation, Operationen), Schwangerschaft, chronische Erkrankungen.
Laboruntersuchungen:
Ferritin, Transferrin-Sättigung, ggf. CRP (Entzündungsmarker), Hämoglobin.
Bei chronischen Entzündungen kann Ferritin künstlich erhöht sein, obwohl die Eisenspeicher leer sind – hier ist die Transferrin-Sättigung besonders wichtig.
Bewertung im RLS-Kontext:
Werte, die für die Allgemeinbevölkerung „noch normal“ wären, können bei RLS bereits zu niedrig sein.
Die Entscheidung über eine Therapie trifft immer die behandelnde Ärztin oder der behandelnde Arzt.
Hinweis: Wie in der Patientenleitlinie zum Restless-Legs-Syndrom beschrieben, gehört die Bestimmung von Ferritin und Transferrin-Sättigung zur Basisdiagnostik (AWMF 030/081, 2023).
4. Therapieoptionen (allgemein, nicht individuell!)
Wichtig: Die folgenden Informationen sind allgemein und ersetzen keine ärztliche Beratung.
Orale Eisensubstitution:
Leitlinien empfehlen bei Ferritin ≤ 75 µg/l und RLS-Beschwerden eine orale Eisengabe, sofern keine Gegenanzeigen bestehen.
Üblicherweise über mehrere Wochen bis Monate, mit regelmäßiger Kontrolle der Werte.
Intravenöse Eisengabe:
Kann erwogen werden, wenn orale Präparate nicht vertragen werden, nicht ausreichen oder eine raschere Auffüllung nötig ist.
Wird in der Regel in spezialisierten Praxen oder Kliniken durchgeführt.
Behandlung der Ursache:
Wenn z. B. Blutverluste, Mangelernährung oder chronische Entzündungen vorliegen, müssen diese mitbehandelt werden.
Hinweis: Randomisierte Studien zeigen, dass eine intravenöse Eisengabe bei ausgewählten RLS-Patienten mit Eisenmangel die Symptome deutlich lindern kann (z. B. Allen et al., 2011).
5. Was Betroffene beachten sollten
Eisen nicht „auf eigene Faust“ einnehmen:
Eine unkontrollierte Eiseneinnahme kann schaden (z. B. bei bestimmten Lebererkrankungen oder Eisenverwertungsstörungen).
Immer zuerst ärztlich abklären lassen, ob ein Mangel vorliegt und welche Form der Therapie sinnvoll ist.
Blutwerte gezielt ansprechen:
Beim Arztbesuch ausdrücklich nach Ferritin und Transferrin-Sättigung fragen, nicht nur nach „Eisen“ oder „Blutbild“.
Geduld mitbringen:
Das Auffüllen der Eisenspeicher dauert – Verbesserungen der RLS-Symptome treten oft erst nach Wochen bis Monaten auf.
Gesamtsituation im Blick behalten:
Eisen ist ein wichtiger Baustein, aber nicht der einzige Faktor beim RLS. Schlafhygiene, Begleiterkrankungen und ggf. medikamentöse Therapie spielen ebenfalls eine Rolle.
RLS und Schwangerschaft: Warum Beschwerden häufig zunehmen
Das Restless-Legs-Syndrom tritt in der Schwangerschaft deutlich häufiger auf als in der Allgemeinbevölkerung. Viele Frauen erleben erstmals während der Schwangerschaft RLS‑Beschwerden oder eine deutliche Verschlechterung bereits bestehender Symptome. Die Ursachen sind komplex: hormonelle Veränderungen, Eisenstoffwechsel, Schlafqualität und Stoffwechselprozesse spielen zusammen. Die gute Nachricht: In den meisten Fällen bessern sich die Beschwerden kurz nach der Geburt wieder.
1. Warum Schwangerschaft das RLS beeinflusst
Während der Schwangerschaft verändern sich mehrere physiologische Systeme, die direkt mit dem RLS zusammenhängen:
Hormonelle Veränderungen:
Der Anstieg von Östrogen und Progesteron beeinflusst das dopaminerge System.
Dopamin ist zentral für die RLS‑Symptomatik; hormonelle Schwankungen können die Empfindlichkeit des Systems verändern.
Erhöhter Eisenbedarf:
Der Eisenbedarf steigt ab dem 2. Trimester stark an.
Selbst bei „normalen“ Ferritinwerten kann ein funktioneller Eisenmangel entstehen, der RLS verstärkt.
Schlafstörungen:
Häufige nächtliche Unterbrechungen, unruhiger Schlaf und körperliche Belastung verstärken die Wahrnehmung von Missempfindungen.
Genetische Prädisposition:
Frauen mit familiärer RLS‑Belastung haben ein erhöhtes Risiko, in der Schwangerschaft Symptome zu entwickeln.
2. Welche Faktoren besonders relevant sind
Eisenstatus:
Ferritin sinkt in der Schwangerschaft häufig unter die für RLS relevanten Zielwerte.
Auch bei Ferritinwerten im „Normbereich“ kann ein funktioneller Mangel vorliegen.
Trimesterabhängigkeit:
Die meisten Beschwerden beginnen oder verschlechtern sich im 2. und 3. Trimester.
Nach der Geburt kommt es in 70–90 % der Fälle zu einer spontanen Rückbildung.
Begleitfaktoren:
Schlafmangel
Bewegungsmangel
Stress
Varikose / venöse Stauung
Hinweis: Die Prävalenz von RLS in der Schwangerschaft liegt je nach Studie zwischen 10 und 30 %.
3. Wie RLS in der Schwangerschaft diagnostiziert wird
Die Diagnose erfolgt wie bei allen anderen Patientinnen nach den IRLSSG‑Kriterien, jedoch mit besonderem Blick auf Schwangerschafts-spezifische Faktoren.
Diagnostische Schritte:
Anamnese: Beginn, Verlauf, familiäre Belastung, Schlafqualität.
Differenzialdiagnosen: nächtliche Wadenkrämpfe, Polyneuropathie, venöse Stauung, Muskelverspannungen
Labor: Ferritin, Transferrin‑Sättigung, Hämoglobin, CRP (zur Interpretation von Ferritin)
Wichtig:
Die Diagnose ist klinisch.
Bildgebung oder neurologische Zusatzdiagnostik sind in der Schwangerschaft nicht erforderlich, außer bei untypischem Verlauf.
4. Therapieoptionen (allgemein, nicht individuell!)
Die Behandlung in der Schwangerschaft ist besonders vorsichtig und folgt klaren Prioritäten. Medikamente werden nur eingesetzt, wenn der Nutzen eindeutig überwiegt.
Nichtmedikamentöse Maßnahmen (immer erste Wahl):
Regelmäßige moderate Bewegung
Dehnübungen am Abend
Wärme oder Kälte (je nach individueller Linderung)
Schlafhygiene
Massage, leichte Kompression
Vermeidung langer Immobilität
Eisenbehandlung:
Intravenöses Eisen wird in der Schwangerschaft zurückhaltend eingesetzt, meist erst ab dem 2. Trimester und nur bei klarer Indikation.
Bei erniedrigten Ferritinwerten sollte zunächst eine orale Eisensubstitution erfolgen. Bei unzureichendem Ansprechen oder ausgeprägtem Eisenmangel kann eine intravenöse Eisengabe erwogen werden.
Medikamentöse Therapie:
Nur in schweren Fällen und ausschließlich ärztlich:
Dopaminagonisten: In der Schwangerschaft nicht empfohlen.
Gabapentin / Pregabalin: Sollten in der Schwangerschaft zur Behandlung des Restless-Legs-Syndroms nicht eingesetzt werden, da keine ausreichenden Sicherheitsdaten vorliegen.
Opioide: Sollten in der Schwangerschaft grundsätzlich vermieden werden. In seltenen Einzelfällen mit schwerem, anderweitig nicht kontrollierbarem RLS kann eine kurzfristige Anwendung unter strenger fachärztlicher Abwägung erwogen werden.
5. Was Betroffene beachten sollten
RLS in der Schwangerschaft ist häufig – und meist vorübergehend.
Beschwerden verschwinden oft innerhalb weniger Wochen nach der Geburt.
Eisenstatus frühzeitig prüfen lassen (Ferritin + Transferrin‑Sättigung).
Keine Selbstmedikation mit Eisen oder Medikamenten.
Bewegung und Schlafhygiene können spürbar helfen.
Bei starken Beschwerden frühzeitig ärztliche Beratung suchen.
Bei bestehendem RLS vor der Schwangerschaft: Therapieplanung vor der Empfängnis besprechen.
RLS und Ernährung: Welche Rolle die Ernährung wirklich spielt
Die Ernährung kann das Restless-Legs-Syndrom nicht heilen. Ein direkter therapeutischer Effekt ist wissenschaftlich nicht eindeutig belegt. Dennoch berichten einige Betroffene über individuelle Einflüsse auf die Beschwerden. Eine ausgewogene Ernährung kann die allgemeine Gesundheit unterstützen und stellt eine ergänzende Maßnahme im Umgang mit RLS dar. Besonders relevant sind Nährstoffe, die am Dopaminstoffwechsel, an der Nervenfunktion oder am Eisenhaushalt beteiligt sind. Gleichzeitig gibt es Lebensmittel und Substanzen, die RLS‑Symptome verstärken können — vor allem abends.
Eine gut abgestimmte Ernährung ist daher durchaus ein wichtiger Baustein der Selbsthilfe.*
1. Warum Ernährung das RLS beeinflussen kann
Mehrere Mechanismen verbinden Ernährung und RLS:
Einfluss auf den Eisenstoffwechsel:
Eisen ist zentral für die Dopaminproduktion.
Eine eisenarme Ernährung kann die Symptome verschlechtern.
Besonders kritisch: Schwangerschaft, vegetarische/vegane Ernährung, starke Menstruation.
Wirkung auf das Nervensystem:
Magnesium, B‑Vitamine und Omega‑3‑Fettsäuren unterstützen die Nervenfunktion.
Ein Mangel kann Missempfindungen verstärken.
Stimulation oder Hemmung des Dopaminsystems:
Koffein, Alkohol und Zucker beeinflussen Neurotransmitter und Schlafqualität.
Sie können RLS‑Beschwerden verstärken — vor allem abends.
Einfluss auf Schlaf und Stoffwechsel:
Schwere Mahlzeiten, Alkohol oder hoher Zuckerkonsum verschlechtern den Schlaf — und damit oft auch das RLS.
Hinweis: Für diätetische Maßnahmen existieren derzeit keine eindeutig evidenzbasierten Therapieempfehlungen. Die genannten Aussagen basieren auf allgemeinen Erfahrungen und können individuell unterschiedlich wirken.
2. Welche Nährstoffe besonders relevant sind
Eisen:
Der wichtigste Nährstoff im RLS‑Kontext.
Gute Quellen: rotes Fleisch, Hülsenfrüchte, Haferflocken, Kürbiskerne, Spinat.
Pflanzliches Eisen wird schlechter aufgenommen → Vitamin C verbessert die Aufnahme.
Magnesium:
Unterstützt Muskel- und Nervenfunktion.
Gute Quellen: Nüsse, Samen, Vollkornprodukte, Mineralwasser mit hohem Mg‑Gehalt.
Vitamin B12 & Folsäure:
Wichtig für Nervenleitung und Blutbildung.
Gute Quellen: Fleisch, Fisch, Eier, Milchprodukte; bei veganer Ernährung Supplemente nötig.
Omega‑3‑Fettsäuren:
Wirken entzündungsmodulierend und unterstützen die Nervenfunktion.
Gute Quellen: fetter Fisch, Leinöl, Walnüsse.
Vitamin D:
Niedrige Vitamin‑D‑Spiegel sind bei RLS häufiger.
Gute Quellen: fetter Fisch, Eier, Sonne; ggf. ärztlich begleitet supplementieren.
Hinweis: Ein Zusammenhang zwischen Vitamin-D-Spiegel und RLS wird diskutiert, ist jedoch derzeit nicht eindeutig belegt.
3. Lebensmittel, die Beschwerden verstärken können
Koffein:
Kaffee, schwarzer/grüner Tee, Cola, Energydrinks.
Wirkt stimulierend und kann RLS‑Symptome verstärken — besonders abends.
Alkohol:
Verschlechtert Schlafqualität und kann nächtliche Missempfindungen verstärken.
Besonders relevant: Rotwein.
Zucker & stark verarbeitete Lebensmittel:
Führen zu Blutzuckerschwankungen → unruhiger Schlaf → verstärkte Symptome.
Hinweis: Ein Einfluss des Blutzuckers auf RLS-Symptome wird diskutiert, ist jedoch wissenschaftlich nicht gesichert.
Schwere Mahlzeiten am Abend:
Belasten den Stoffwechsel und verschlechtern die Schlafqualität.
Histaminreiche Lebensmittel (bei empfindlichen Personen):
Gereifter Käse, Rotwein, Salami, Sauerkraut.
Können Unruhe und Schlafprobleme verstärken.
Hinweis: Ein Zusammenhang zwischen histaminreichen Lebensmitteln und RLS-Symptomen ist bisher nicht eindeutig belegt.
4. Ernährungsempfehlungen (allgemein, nicht individuell!)
Tagsüber ausgewogen, abends leicht:
Tagsüber: ballaststoffreich, nährstoffreich, ausreichend Eiweiß.
Abends: leichte Mahlzeiten, wenig Zucker, wenig Fett.
Koffeinreduktion:
Ab 14 Uhr möglichst kein Kaffee oder Schwarztee mehr.
Alternativen: Kräutertee, Getreidekaffee.
Alkohol reduzieren:
Besonders abends vermeiden.
Schon kleine Mengen können Symptome verstärken.
Eisenfreundliche Ernährung:
Eisenreiche Lebensmittel + Vitamin‑C‑Quellen kombinieren.
Kaffee/Schwarztee nicht direkt zu eisenhaltigen Mahlzeiten trinken (hemmt Aufnahme).
Magnesiumreiche Ernährung:
Nüsse, Samen, Vollkorn, grünes Gemüse.
Bei nächtlichen Beschwerden: magnesiumreiches Mineralwasser am Abend.
Hinweis: Für Magnesium besteht keine ausreichende wissenschaftliche Evidenz für eine Wirksamkeit bei RLS.
Ausreichend trinken:
Dehydration kann Muskel- und Nervenreizbarkeit erhöhen.
5. Was Betroffene beachten sollten
Ernährung ist ein Baustein, aber nicht der einzige Faktor beim RLS.
Eisenstatus regelmäßig prüfen lassen (Ferritin + Transferrin‑Sättigung).
Keine Selbstmedikation mit Eisen oder Nahrungsergänzungsmitteln ohne ärztliche Rücksprache.
Koffein und Alkohol testweise reduzieren — viele Betroffene berichten deutliche Verbesserungen.
Ernährungstagebuch kann helfen, individuelle Trigger zu erkennen.
Bei vegetarischer/veganer Ernährung besonders auf Eisen, B12 und Omega‑3 achten.
RLS und Schlaf: Warum die Nächte so schwierig sind
Schlafprobleme gehören zu den belastendsten Aspekten des Restless-Legs-Syndroms. Viele Betroffene berichten, dass die Symptome vor allem abends und nachts auftreten oder sich verstärken. Das führt zu Einschlafproblemen, nächtlichem Aufwachen und einem insgesamt unruhigen Schlaf.
RLS und Schlaf beeinflussen sich gegenseitig: Schlechter Schlaf verstärkt die Symptome — und stärkere Symptome verschlechtern den Schlaf. Ein gezieltes Verständnis dieser Wechselwirkung hilft, die Nächte spürbar zu verbessern..
1. Warum RLS besonders abends und nachts auftritt
RLS folgt einem zirkadianen Muster, das eng mit dem Dopamin- und Eisenstoffwechsel verknüpft ist.
Zirkadiane Schwankungen des Dopamins:
Dopaminaktivität ist abends physiologisch niedriger.
Bei RLS ist das dopaminerge System ohnehin empfindlicher → Symptome nehmen zu.
Weniger Ablenkung:
In Ruhephasen werden Missempfindungen stärker wahrgenommen.
Bewegung unterdrückt Symptome — im Bett entfällt dieser Effekt.
Eisenverfügbarkeit:
Auch der Eisenstoffwechsel unterliegt tageszeitlichen Schwankungen.
Niedrige Ferritinwerte können abends besonders spürbar werden.
Schlafdruck und Nervensystem:
Müdigkeit kann die Reizempfindlichkeit erhöhen.
Stress und Schlafmangel verstärken die Wahrnehmung von Unruhe.
2. Wie RLS den Schlaf konkret beeinflusst
Einschlafstörungen:
Das typische „Bewegungsbedürfnis“ verhindert entspanntes Liegen.
Viele Betroffene brauchen lange, um zur Ruhe zu kommen.
Durchschlafstörungen:
Wiederkehrende Missempfindungen führen zu nächtlichem Aufstehen und Umhergehen.
Schlaf wird fragmentiert und wenig erholsam.
Periodic Limb Movements (PLMS):
Viele RLS‑Betroffene haben zusätzlich periodische Beinbewegungen im Schlaf.
Diese können zu Mikro‑Aufwachreaktionen führen, ohne dass man sie bewusst bemerkt.
Tagesmüdigkeit:
Die Folge ist oft ausgeprägte Müdigkeit, Konzentrationsprobleme und reduzierte Leistungsfähigkeit.
3. Welche Faktoren den Schlaf zusätzlich verschlechtern
Koffein:
Stimuliert das Nervensystem und kann Symptome verstärken.
Besonders relevant: Kaffee, schwarzer Tee, Energydrinks.
Alkohol:
Führt zu unruhigem Schlaf und verstärkt nächtliche Symptome.
Stress:
Erhöht die Muskel- und Nervenanspannung.
Verstärkt die Wahrnehmung von Unruhe.
Bewegungsmangel:
Regelmäßige Bewegung am Tag wirkt stabilisierend auf das dopaminerge System.
Schwere Mahlzeiten am Abend:
Belasten den Stoffwechsel und verschlechtern die Schlafqualität.
4. Schlafbezogene Maßnahmen (allgemein, nicht individuell!)
Schlafhygiene optimieren:
Leichte Dehnübungen
Wärme (z. B. Wärmflasche) oder Kälte (je nach individueller Linderung)
Entspannungsübungen: Atemtechniken, progressive Muskelentspannung
Hinweis: Empfohlene Maßnahmen zur Schlafhygiene umfassen:
regelmäßige Schlafzeiten
Vermeidung von Koffein und Alkohol am Abend
Reduktion von Bildschirmlicht vor dem Schlafengehen
ruhige, dunkle Schlafumgebung
Abendroutine:
Leichte Dehnübungen
Wärme (z. B. Wärmflasche) oder Kälte (je nach individueller Linderung)
Entspannungsübungen: Atemtechniken, progressive Muskelentspannung
Bewegung am Tag:
30–45 Minuten moderate Bewegung
Spaziergänge am Abend können Symptome reduzieren
Hinweis: Regelmäßige körperliche Aktivität kann hilfreich sein. Intensive körperliche Belastung am späten Abend kann jedoch die Symptome verstärken. Leichte Bewegung, wie ein kurzer Spaziergang, wird individuell unterschiedlich vertragen.
Koffein- und Alkoholvermeidung:
Ab 14 Uhr kein Koffein mehr
Alkohol am Abend möglichst vermeiden
Eisenstatus prüfen:
Ferritin + Transferrin‑Sättigung bestimmen lassen
Eisenmangel ist ein häufiger Verstärker nächtlicher Symptome
Medikamente (nur ärztlich!):
Dopaminagonisten
Gabapentinoide
Opioide (selten, bei schweren Fällen)
Wichtig: Risiko der Augmentation beachten
5. Was Betroffene beachten sollten
RLS‑bedingte Schlafstörungen sind sehr häufig und kein Zeichen von „Einbildung“.
Kleine Änderungen im Tagesablauf können große Wirkung haben.
Eisenstatus regelmäßig prüfen lassen.
Koffein und Alkohol testweise reduzieren.
Schlafhygiene konsequent umsetzen.
Bei schweren Schlafstörungen ärztliche Beratung einholen.
Medikamente niemals eigenständig anpassen oder absetzen.
RLS und Medikamente: Chancen, Risiken und Leitlinienempfehlungen
Medikamente können beim Restless-Legs-Syndrom eine wirksame Linderung bringen — vor allem bei mittelgradigen bis schweren Beschwerden. Gleichzeitig ist die medikamentöse Therapie beim RLS komplex, weil bestimmte Wirkstoffe langfristig Probleme verursachen können, insbesondere die sogenannte Augmentation.
Eine gute Behandlung orientiert sich daher immer an den aktuellen Leitlinien, am individuellen Beschwerdebild und an einer sorgfältigen Nutzen‑Risiko‑Abwägung.
1. Warum Medikamente beim RLS wirken
RLS ist eine neurologische Erkrankung, bei der mehrere Systeme beteiligt sind:
Dopaminerge Dysfunktion:
Das dopaminerge System ist beim RLS empfindlicher und reagiert anders auf Reize.
Medikamente, die Dopaminrezeptoren stimulieren, können Symptome kurzfristig deutlich lindern.
Eisenstoffwechsel:
Eisenmangel beeinträchtigt die Dopaminproduktion.
Medikamente wirken besser, wenn der Eisenstatus optimiert ist.
Nervenreizbarkeit:
Einige Medikamente reduzieren die Erregbarkeit von Nervenbahnen und lindern dadurch Missempfindungen.
2. Medikamentengruppen beim RLS (Überblick)
Die Leitlinien unterscheiden drei Hauptgruppen:
Dopaminagonisten (früher Mittel der ersten Wahl):
Ropinirol
Rotigotin (Pflaster)
Wirkung: Sehr effektiv bei vielen Betroffenen, besonders zu Beginn.
Risiken:
Augmentation (Symptomverschlechterung durch das Medikament)
Impulskontrollstörungen (selten)
Übelkeit, Schwindel, Müdigkeit
Hinweis: Heute werden Dopaminagonisten zurückhaltender eingesetzt, vor allem bei jüngeren Patientinnen und Patienten. Sie können durchaus wirksam sein, sind jedoch mit dem Risiko einer Augmentation verbunden, bei der sich die Symptome im Verlauf verstärken oder früher am Tag auftreten.“
Alpha‑2‑Delta‑Liganden (heute oft bevorzugt):
Gabapentin‑Enacarbil (in Deutschland nicht zugelassen, international Standard)
Wirkung:
Reduzieren Nervenreizbarkeit
Wirken besonders gut bei schmerzhaften Missempfindungen
Geringeres Risiko für Augmentation
Risiken:
Müdigkeit
Schwindel
Gewichtszunahme
Vorteil: Für viele Betroffene langfristig stabiler als Dopaminagonisten.
Opioide (bei schweren Fällen):
Wirkung:
Sehr wirksam bei schweren, therapieresistenten Fällen
Besonders bei ausgeprägter Augmentation oder Unverträglichkeit anderer Medikamente
Risiken:
Abhängigkeitspotenzial
Müdigkeit
Obstipation
Hinweis: Nur unter strenger ärztlicher Kontrolle anzuwenden.
Weitere Substanzen (selten, Off‑Label):
Valproat
Einige Substanzen wie Carbamazepin oder Valproat wurden in Einzelfällen eingesetzt, verfügen jedoch über keine ausreichende Evidenz für eine regelhafte Anwendung beim RLS.
3. Die Augmentation: Das wichtigste Risiko
Die Augmentation ist eine durch dopaminerge Medikamente ausgelöste Verschlechterung des RLS.
Typische Zeichen:
Symptome treten früher am Tag auf
Beschwerden werden stärker
Symptome breiten sich auf Arme oder andere Körperteile aus
Medikamente wirken kürzer oder gar nicht mehr
Warum tritt Augmentation auf?
Überstimulation des dopaminergen Systems
Zu hohe oder zu schnell gesteigerte Dosen
Längerfristige Einnahme dopaminerger Medikamente
Was tun bei Augmentation?
Dosisreduktion (ärztlich)
Wechsel auf Alpha‑2‑Delta‑Liganden
In schweren Fällen: Opioide
Eisenstatus prüfen und ggf. korrigieren
4. Wie die richtige Therapie ausgewählt wird
Die Wahl des Medikaments hängt ab von:
Schweregrad der Symptome:
Leicht → oft nichtmedikamentöse Maßnahmen
Mittel → Alpha‑2‑Delta‑Liganden oder niedrig dosierte Dopaminagonisten
Schwer → Kombinationstherapie oder Opioide
Alter:
Jüngere Patienten → eher Alpha‑2‑Delta‑Liganden
Ältere → dopaminerge Therapie kann sinnvoll sein
Begleiterkrankungen:
Schmerzen → Pregabalin/Gabapentin
Schlafstörungen → Pregabalin
Niereninsuffizienz → Vorsicht bei Gabapentin
Depression → dopaminerge Therapie kann stimmungsaufhellend wirken
Schwangerschaft:
Dopaminagonisten nicht empfohlen
Alpha‑2‑Delta‑Liganden nur in Ausnahmefällen
Fokus auf nichtmedikamentöse Maßnahmen + Eisen
5. Was Betroffene beachten sollten
Medikamente immer ärztlich einnehmen — niemals selbst dosieren.
Eisenstatus regelmäßig prüfen lassen (Ferritin + Transferrin‑Sättigung).
Bei Verschlechterung der Symptome frühzeitig an Augmentation denken.
Koffein, Alkohol und Schlafmangel können die Wirkung von Medikamenten beeinträchtigen.
Bei Nebenwirkungen oder Wirkverlust: nicht abwarten, sondern ärztlich abklären.
Medikamente wirken am besten in Kombination mit Schlafhygiene, Bewegung und Stressreduktion.
RLS Augmentation: Wenn die Therapie die Symptome verschlimmert
Die Augmentation ist die wichtigste und gleichzeitig am meisten unterschätzte Komplikation der medikamentösen RLS‑Therapie. Sie tritt vor allem unter dopaminergen Medikamenten (Pramipexol, Ropinirol, Rotigotin) auf und führt dazu, dass sich die Symptome durch das Medikament selbst verschlechtern.
Viele Betroffene halten diese Verschlechterung zunächst für eine „natürliche Progression“ des RLS — tatsächlich ist es aber ein therapiebedingtes Phänomen, das erkannt und behandelt werden muss.
1. Was Augmentation ist (und was nicht)
Augmentation bedeutet:
Die RLS‑Symptome treten früher am Tag auf
Die Beschwerden werden stärker
Die Symptome breiten sich auf Arme oder andere Körperteile aus
Die Wirkung des Medikaments wird kürzer
Die Dosis muss scheinbar immer weiter gesteigert werden
Augmentation ist keine Gewöhnung und keine natürliche Verschlechterung des RLS - sie ist eine Nebenwirkung der dopaminergen Therapie.
2. Warum Augmentation entsteht
Die genauen Mechanismen sind komplex, aber mehrere Faktoren spielen zusammen:
Überstimulation des dopaminergen Systems:
Dopaminagonisten wirken zunächst gut, können aber langfristig zu einer Überempfindlichkeit der Rezeptoren führen.
Zu hohe oder zu schnell gesteigerte Dosen:
Höhere Dosen erhöhen das Risiko deutlich.
Längerfristige Einnahme:
Je länger dopaminerge Medikamente eingenommen werden, desto höher das Risiko.
Niedriger Eisenstatus:
Eisenmangel verstärkt die dopaminerge Dysregulation.
Genetische Faktoren:
Einige Menschen reagieren empfindlicher auf dopaminerge Stimulation.
3. Woran man Augmentation erkennt
Typische Warnzeichen sind:
Früheres Auftreten der Symptome:
Beispiel: Statt 20 Uhr beginnen die Beschwerden schon am Nachmittag.
Stärkere Symptome:
Die Intensität der Symptome nimmt zu, trotz gleicher oder höherer Dosis.
Ausbreitung der Symptome:
Arme, Rumpf oder andere Körperteile können auch betroffen sein.
Kürzere Wirkdauer:
Das Medikament hilft nur noch kurz oder manchmal sogar gar nicht mehr.
Zwang zur Dosissteigerung:
Betroffene haben das Gefühl, „immer mehr“ an Medikamenten zu brauchen.
Unruhe am Tag:
RLS wird zunehmend zu einem 24‑Stunden‑Problem.
4. Was bei Augmentation zu tun ist (allgemein, nicht individuell!)
Die Behandlung der Augmentation folgt klaren Leitlinienprinzipien:
Dosisreduktion des Dopaminagonisten:
Langsam und immer ärztlich begleitet
Oft erste und wichtigste Maßnahme bei Anzeichen von Augmentation
Wechsel der Medikamentenklasse:
Von Dopaminagonisten → Alpha‑2‑Delta‑Liganden (Pregabalin, Gabapentin)
In schweren Fällen → Opioide (z. B. Oxycodon/Naloxon)
Eisenstatus optimieren:
Ferritin + Transferrin‑Sättigung über ein Blutbild prüfen lassen
Eisenmangel konsequent behandeln
Übergangsphase managen:
Während der Umstellung können Symptome vorübergehend stärker sein
Ärztliche Begleitung ist entscheidend
Keine eigenständige Dosissteigerung:
Erhöht das Risiko massiv
Verschlimmert die Augmentation langfristig
5. Wie Augmentation verhindert werden kann
Niedrigste wirksame Dosis:
„So wenig wie möglich, so viel wie nötig.“
Alpha‑2‑Delta‑Liganden bevorzugen:
Besonders bei jüngeren Patientinnen und Patienten das Mittel der Wahl
Geringeres Augmentationsrisiko
Eisenstatus regelmäßig prüfen:
Ferritin ≤ 75 µg/l → Risiko steigt
Eisenmangel konsequent behandeln
Keine unnötigen Dosissteigerungen:
Bei Wirkverlust immer an Augmentation denken und mit dem behandelnden Arzt besprechen
Regelmäßige ärztliche Kontrolle:
Besonders bei dopaminerger Therapie zwingend notwendig
RLS vs. Polyneuropathie: Wie man beide Erkrankungen sicher unterscheidet
Restless-Legs-Syndrom (RLS) und Polyneuropathie (PNP) können sich auf den ersten Blick ähneln: Beide verursachen Missempfindungen in den Beinen, Unruhe, Kribbeln oder Schmerzen. Dennoch handelt es sich um grundverschiedene Erkrankungen, die unterschiedlich diagnostiziert und behandelt werden.
Eine klare Unterscheidung ist entscheidend — denn eine Polyneuropathie wird völlig anders behandelt als ein RLS, und eine Fehldiagnose kann zu unnötigen oder sogar schädlichen Therapien führen.
1. Was RLS und Polyneuropathie grundsätzlich unterscheidet
Restless-Legs-Syndrom (RLS):
Neurologische Funktionsstörung des dopaminergen Systems
Typisch: Bewegungsdrang, Besserung durch Bewegung
Symptome folgen einem zirkadianen Muster (abends stärker)
Keine strukturelle Nervenschädigung
Polyneuropathie (PNP):
Strukturelle Schädigung peripherer Nerven
Ursachen: Diabetes, Alkohol, Vitaminmangel, Toxine, Medikamente, Autoimmunprozesse
Symptome meist dauerhaft, nicht nur abends
Keine Besserung durch Bewegung
2. Typische Symptome im Vergleich
Charakter der Missempfindungen
Restless-Legs-Syndrom (RLS):
Ziehen, Kribbeln, „inneres Zappeln“, Unruhe
Bewegungsdrang steht im Vordergrund
Beschwerden entstehen in Ruhe
Polyneuropathie (PNP):
Brennen, Taubheit, elektrische Schmerzen
Häufig „Strumpf‑ oder Handschuhverteilung“
Beschwerden bestehen dauerhaft, auch tagsüber
Tageszeitliche Abhängigkeit
Restless-Legs-Syndrom (RLS):
Symptome abends und nachts deutlich stärker
Typisches Einschlafproblem
Polyneuropathie (PNP):
Beschwerden zeitlich unabhängig
Keine zirkadiane Verstärkung
Reaktion auf Bewegung
Restless-Legs-Syndrom (RLS):
Besserung durch Bewegung (Gehen, Dehnen)
Symptome kehren in Ruhe zurück
Polyneuropathie (PNP):
Bewegung bringt keine Linderung
Schmerzen oder Taubheit bleiben unverändert
Lokalisation
Restless-Legs-Syndrom (RLS):
Meist Beine, seltener Arme
Symmetrisch
Polyneuropathie (PNP):
Füße zuerst, später Unterschenkel
Typisch: „von distal nach proximal“
3. Diagnostik
Klinische Kriterien (RLS):
Die Diagnose des RLS erfolgt rein klinisch nach den IRLSSG‑Kriterien
Keine apparative Diagnostik notwendig
Neurologische Untersuchung (PNP):
Sensibilitätsprüfung (Vibration, Temperatur, Schmerz)
Reflexstatus
Gangbild
Elektroneurographie (ENG) / EMG:
Bei Polyneuropathie oft verlangsamt oder reduzierte Amplituden
Bei RLS normal
Labor:
RLS: Ferritin + Transferrin‑Sättigung
PNP: Vitamin B12, B6, Blutzucker, TSH, Leberwerte, Entzündungsmarker
Bildgebung:
Nur bei atypischen Verläufen
Hinweis: Die Polyneuropathie zeigt typische Veränderungen in der Nervenleitgeschwindigkeit, während diese beim RLS unauffällig bleibt.
4. Therapie: Warum die Unterscheidung so wichtig ist
RLS‑Therapie:
Dopaminagonisten
Alpha‑2‑Delta‑Liganden
Eisenbehandlung
Schlafhygiene, Bewegung
PNP‑Therapie:
Behandlung der Ursache (z. B. Diabetes, Alkoholabstinenz, Vitaminmangel)
Schmerztherapie (z. B. Pregabalin, Duloxetin)
Physiotherapie
Fußpflege, Sturzprävention
Warum das wichtig ist:
Dopaminagonisten helfen nicht bei Polyneuropathie
Schmerzmittel für PNP helfen nicht bei RLS
Eine Fehldiagnose führt zu unnötigen Medikamenten und fehlender Besserung
Hinweis: Die therapeutischen Ansätze unterscheiden sich grundlegend, weshalb eine korrekte Diagnose essenziell ist.
5. Was Betroffene beachten sollten
RLS und Polyneuropathie können nebeneinander auftreten
Bei brennenden Schmerzen oder Taubheit → Polyneuropathie abklären
Bei Bewegungsdrang und nächtlicher Unruhe → RLS wahrscheinlich
Eisenstatus prüfen lassen (RLS‑relevant)
Bei Verdacht auf PNP: Vitaminstatus, Blutzucker, Alkohol, Medikamente prüfen
Keine Selbstdiagnose — ärztliche Abklärung ist wichtig
RLS Selbsthilfeübungen: Bewegung, die sofort entlasten kann
Viele Menschen mit Restless-Legs-Syndrom berichten, dass bestimmte Bewegungen, Dehnungen oder kurze Aktivierungsübungen die Symptome spürbar lindern - vor allem abends oder nachts. Diese Übungen ersetzen keine medizinische Behandlung, können aber ein wichtiger Baustein der Selbsthilfe sein.
Sie wirken, weil Bewegung die Nervenreizbarkeit reduziert, die Durchblutung verbessert und das dopaminerge System kurzfristig stabilisiert.
1. Warum Bewegung bei RLS hilft
Aktivierung des dopaminergen Systems:
Bewegung steigert kurzfristig die Dopaminfreisetzung — ein zentraler Mechanismus beim RLS.
Verbesserung der Durchblutung:
Mehr Durchblutung bedeutet weniger Missempfindungen und weniger „innere Unruhe“.
Reduktion der Nervenreizbarkeit:
Sanfte Dehnungen und rhythmische Bewegungen beruhigen überaktive Nervenbahnen.
Unterbrechung der Ruhephase:
Da RLS in Ruhe auftritt, kann schon eine kurze Aktivierung die Symptome unterbrechen.
2. Welche Übungen besonders hilfreich sind
Die folgenden Übungen sind einfach, sicher und können ohne Hilfsmittel durchgeführt werden.
Waden‑Dehnung im Stehen (30–45 Sekunden)
Knie‑zu‑Brust‑Dehnung im Liegen (20–30 Sekunden pro Seite)
Fußkreisen im Sitzen (1–2 Minuten)
3. Was Betroffene beachten sollten
Übungen ersetzen keine medizinische Behandlung, können aber ergänzen.
Bei Schmerzen, Taubheit oder Brennen → Polyneuropathie abklären lassen.
Übungen sollten angenehm, sanft und nicht schmerzhaft sein.
Regelmäßigkeit ist wichtiger als Intensität.
Bei nächtlicher Unruhe: lieber kurz aufstehen und bewegen, statt im Bett zu kämpfen.
Eisenstatus prüfen lassen, wenn Bewegung nur kurz hilft oder Symptome zunehmen.
Erfahrungen aus der Community
Die folgenden Fallbeispiele basieren auf anonymisierten und redaktionell zusammengefassten Berichten aus Betroffenenkreisen. Sie beschreiben einzelne subjektive Erfahrungen im Umgang mit dem Restless-Legs-Syndrom, ohne Anspruch auf Repräsentativität.Die Inhalte dienen ausschließlich der Einordnung möglicher individueller Perspektiven und erlauben keine Rückschlüsse auf typische Verläufe, Wirksamkeiten oder allgemeine Ergebnisse; sie stellen insbesondere keine Empfehlung bestimmter Maßnahmen dar.






Impressum
Angaben gemäß § 5 DDG (Digitale-Dienste-Gesetz)Name des Anbieters:
Mathias ScholzAnschrift:
Bergstr. 7
02763 ZittauKontakt:
E-Mail: [email protected]Umsatzsteuer-ID gemäß § 27a UStG:
DE258051329Verantwortlich für den Inhalt nach § 18 Abs. 2 MStV:
Mathias Scholz, 02763 Zittau, Bergstr. 7
Datenschutzerklärung
1. Allgemeine HinweiseDiese Datenschutzerklärung informiert über Art, Umfang und Zweck der Verarbeitung personenbezogener Daten auf dieser Website.Personenbezogene Daten sind alle Daten, mit denen eine Person persönlich identifiziert werden kann.2. VerantwortlicherVerantwortlicher für die Datenverarbeitung:Mathias Scholz
02763 Zittau, Bergstr. 7
[email protected]3. HostingDiese Website wird über den Dienst „Carrd“ betrieben.Anbieter:
AJ (Carrd Inc.)
https://carrd.coBeim Aufruf der Website werden durch Carrd automatisch technische Daten erfasst, insbesondere:IP-Adresse
Datum und Uhrzeit der Anfrage
Browsertyp und -version
BetriebssystemDiese Daten dienen der technischen Bereitstellung und Sicherheit der Website.Rechtsgrundlage: Art. 6 Abs. 1 lit. f DSGVO4. Server-LogfilesDer Hosting-Anbieter speichert Zugriffsdaten in sogenannten Server-Logfiles. Diese Daten sind nicht bestimmten Personen zuordenbar und werden nicht mit anderen Datenquellen zusammengeführt.5. Kontaktaufnahme__Wenn Sie per E-Mail oder über ein Formular Kontakt aufnehmen, werden Ihre Angaben zur Bearbeitung der Anfrage gespeichert.Verarbeitete Daten können umfassen:Name
E-Mail-Adresse
NachrichtRechtsgrundlage: Art. 6 Abs. 1 lit. b DSGVO (Vertragsanbahnung) oder Art. 6 Abs. 1 lit. f DSGVO6. Bereitstellung von Informationsmaterial (Downloads)Auf dieser Website werden Informationsmaterialien (z. B. PDF-Ratgeber oder eBooks) bereitgestellt.Beim Zugriff auf diese Inhalte können technische Daten verarbeitet werden.
Sofern Downloads über externe Dienste (z. B. Cloud-Anbieter) bereitgestellt werden, erfolgt die Datenverarbeitung auch durch diese Anbieter.7. Cookies und EinwilligungsmanagementDiese Website verwendet Cookies.Technisch notwendige Cookies werden auf Grundlage von Art. 6 Abs. 1 lit. f DSGVO gesetzt.Alle nicht technisch notwendigen Cookies (insbesondere für Analyse- und Marketingzwecke) werden nur nach ausdrücklicher Einwilligung des Nutzers gesetzt.Rechtsgrundlage für die Verarbeitung: Art. 6 Abs. 1 lit. a DSGVO8. Google AnalyticsDiese Website nutzt Google Analytics, einen Webanalysedienst der:Google Ireland Limited
Gordon House, Barrow Street
Dublin 4, IrlandGoogle Analytics verwendet Cookies, die eine Analyse der Benutzung der Website ermöglichen.Verarbeitete Daten können sein:IP-Adresse (gekürzt/anonymisiert)
Nutzungsverhalten
besuchte Seiten
VerweildauerDie Daten können an Server von Google in den USA übertragen werden.Die Nutzung erfolgt ausschließlich auf Grundlage Ihrer Einwilligung gemäß Art. 6 Abs. 1 lit. a DSGVO.IP-Anonymisierung ist aktiviert.Sie können Ihre Einwilligung jederzeit widerrufen.Weitere Informationen:
https://policies.google.com/privacy9. Meta Pixel (Facebook Pixel)Diese Website nutzt das Meta Pixel der:Meta Platforms Ireland Limited
4 Grand Canal Square
Grand Canal Harbour
Dublin 2, IrlandMit Hilfe des Meta Pixels kann das Verhalten von Websitebesuchern nachverfolgt werden, nachdem diese durch eine Facebook- oder Instagram-Werbeanzeige auf die Website weitergeleitet wurden.Dabei können folgende Daten verarbeitet werden:IP-Adresse
Geräteinformationen
Nutzungsverhalten
besuchte SeitenDie Daten können an Server von Meta in den USA übertragen werden.Die Nutzung erfolgt ausschließlich auf Grundlage Ihrer Einwilligung gemäß Art. 6 Abs. 1 lit. a DSGVO.Weitere Informationen:
https://www.facebook.com/privacy/policy10. Datenübermittlung in DrittstaatenDurch die Nutzung von Google Analytics und Meta Pixel kann es zu einer Übermittlung personenbezogener Daten in die USA kommen.Die Anbieter stützen sich auf geeignete Garantien gemäß Art. 46 DSGVO (z. B. Standardvertragsklauseln).11. Ihre RechteSie haben folgende Rechte:Auskunft gemäß Art. 15 DSGVO
Berichtigung gemäß Art. 16 DSGVO
Löschung gemäß Art. 17 DSGVO
Einschränkung der Verarbeitung gemäß Art. 18 DSGVO
Datenübertragbarkeit gemäß Art. 20 DSGVO
Widerspruch gemäß Art. 21 DSGVOSie können eine erteilte Einwilligung jederzeit widerrufen.12. BeschwerderechtSie haben das Recht, sich bei einer Datenschutzaufsichtsbehörde zu beschweren.13. DatensicherheitDiese Website nutzt eine SSL- bzw. TLS-Verschlüsselung.14. Medizinischer HinweisDie Inhalte dieser Website dienen ausschließlich der allgemeinen Information und ersetzen keine medizinische Beratung, Diagnose oder Behandlung.15. Aktualität und ÄnderungenDiese Datenschutzerklärung wird bei Bedarf angepasst.Stand: April 2026







